
Fading Pregnancy - jedan od oblika pobačaja fetusa, koji se karakteriše potpunim prestankom razvoja embriona i njegovom smrću. Takvo patološko stanje postoji u 1-2 trimestra i manifestuje se prekidom toksikoze, pojavom krvarenja, hipertermijom. U periodu od 18-28 nedelja glavni simptom propuštenog pobačaja je potpuni prestanak fetalne motoričke aktivnosti. Dijagnoza se postavlja na osnovu objektivnog pregleda i podataka o ultrazvuku. Tretman uključuje provociranje abortusa lijekovima ili čišćenje materice od jajašca i njegovih membrana.
Uzroci propuštenog pobačaja
Trudnoća izaziva različite faktore koji utiču na žene i fetus. Patogeneza ove patologije u akušerstvu nije u potpunosti shvaćena i direktno zavisi od etiologije bolesti. U svakom slučaju, ženino tijelo doživljava fetus kao strano tijelo i pokušava ga odbaciti. Rast embriona prestaje, trudnoća prestaje, što je praćeno odgovarajućim simptomima. U približno 70% ovih patologija, genetske abnormalnosti postaju glavni faktor koji izaziva pojavu propuštenog pobačaja. U kršenju podele hromozoma mogu se formirati ozbiljni kongenitalni defekti koji su nespojivi sa životom. Po pravilu, smrt fetusa, izazvana genetskim poremećajem, javlja se u osmoj nedelji embriogeneze.
Približno istom učestalošću, izbijanje trudnoće nastaje na pozadini hormonskog disbalansa. Sa smanjenom proizvodnjom progesterona - supstance koja obezbeđuje normalnu gestaciju, fetus zaustavlja svoj život. Uzrok propuštenog abortusa često postaje povećan nivo androgena - muških spolnih hormona. Da bi se isključila mogućnost smrti fetusa, važno je proći kroz kompletan medicinski pregled u fazi planiranja začeća i identificirati te faktore, ako su prisutni. Predtretman vam omogućava da normalizujete hormone i sprečite propuštanje pobačaja.
Infektivni procesi takođe mogu izazvati propušteni abortus. Opasnost predstavljaju bolesti i genitalnih i drugih organa. Nakon začeća, žensko tijelo postaje manje otporno na efekte patogene mikroflore, tako da pacijenti često pate od ARVI, virusnih patologija. Zamrznuta trudnoća se ne razvija zbog štetnog djelovanja patogena na fetus, već zbog pratećih simptoma - intoksikacije, hipertermije. Istovremeno, embrion gubi određene komponente, posebno kiseonik, i postepeno gubi život.
Među svim infekcijama, rizik od propuštenog pobačaja je najveći kada je trudnica zaražena rubeolom ili citomegalovirusom. Ovi patogeni prodiru direktno u fetus zajedno sa krvotokom i utiču na centralni nervni sistem, što doprinosi stvaranju teških abnormalnosti u fetusu. U periodu od 2-3 meseca od embriogeneze, antifosfolipidni sindrom može da izazove gubljenje trudnoće. U pozadini ove patologije dolazi do abnormalnog formiranja posteljice, dolazi do povrede zgrušavanja krvi. Kao rezultat poremećaja cirkulacije, fetus gubi hranjive sastojke i zaustavlja svoj razvoj.
Trudnoća tokom trudnoće može se javiti pod uticajem nespecifičnih negativnih spoljašnjih faktora. Uz nedovoljno zadržavanje na svježem zraku, konstantan umor, korištenje loše kvalitete hrane koja ne osigurava potrebne tvari u tijelu, povećava se rizik od razvoja patologije.Nošenje pregrube i uske odjeće može dovesti i do propuštenog pobačaja zbog suženja brodova za opskrbu. Kao rezultat, poremećena je cirkulacija krvi, razvija se hipoksija, nakon čega slijedi smrt fetusa. U rizičnu grupu za pojavu propuštenih abnormalnosti spadaju žene sa istorijom mrtvorođenih, višestrukih pobačaja i pobačaja, hormonskih poremećaja i menstrualnih poremećaja. Vjerovatnoća ove akušerne abnormalnosti raste kod endokrinih bolesti, nepravilne strukture organa reproduktivnog sistema (na primjer, u obliku sedla ili dviju rogova), adhezivnih procesa.
Simptomi propuštenog pobačaja
Kada je pacijent u drugom stanju, svaki pacijent se ispoljava sa određenim osobinama, nema standardne kliničke slike. Promena bazalne temperature u pravcu njenog pada je karakterističan simptom patologije koja se javlja u prvom trimestru. Kod propuštenog pobačaja, žene u početku uočavaju poboljšanje svog opšteg stanja - mučnina nestaje, ako je ranije bila prisutna, postoji olakšanje u mlečnim žlezdama. Objektivno ispitivanje nije povećanje uterusa. Kada telo pacijenta počne da odbacuje mrtvu bebu, propušteni abortus se manifestuje hipertermijom, zimicom i općim blagostanjem. Pojava bola u donjem dijelu trbuha, krvarenje - jasni znakovi pobačaja. Često propušteni pobačaj u ranim fazama nije praćen patološkim simptomima do početka spontanog pobačaja.
U drugom tromjesečju, opstetričke abnormalnosti će biti potpuno iste. Dodatna karakteristika koja se javlja kod pacijenata nakon 18-20 sedmica je odsustvo motoričke aktivnosti fetusa. Objektivno ispitivanje žene i provođenje auskultacije na smrznutoj trudnoći može ukazati na nemogućnost slušanja srčanog udara djeteta. Da bi se potvrdila dijagnoza i utvrdila medicinska taktika kada se pojavi bar jedan alarmantni simptom, pacijent treba odmah kontaktirati opstetričara-ginekologa.
Dijagnoza i liječenje propuštenog pobačaja
Da bi se potvrdila zamrznuta trudnoća, sprovodi se objektivno ispitivanje pacijenta. Moguće je utvrditi odsustvo povećanja uterusa. Takođe, pacijentu se određuje i test krvi za sadržaj hormona hCG. Kada trudnoća prestane da blijedi, njen nivo se smanjuje i ne odgovara indikatorima koji su tipični za ovaj period embriogeneze. Instrumentalna dijagnostika se sastoji od ultrazvučnog skeniranja uterine. Kod propuštenih izostanaka nema znakova fetalnog života (fizička aktivnost, otkucaji srca).
Trudnoća za vrijeme trudnoće zahtijeva hitnu medicinsku pomoć, budući da mrtvi fetus, dok je u materici, počinje da se raspada, a toksične tvari se apsorbiraju u majčinu krv, što dovodi do pogoršanja stanja do smrti. Prije svega, embrij se uklanja iz maternične šupljine. U slučaju propuštenog pobačaja u prva 2 mjeseca embriogeneze, umjetni pobačaj se najčešće provodi uz pomoć lijekova. U tu svrhu koristi se kombinacija analognog prostaglandina E1 i antagonista progesterona. Kao rezultat primanja ovih sredstava, fetus se izbacuje iz materice zbog njegovog smanjenja (to jest, dolazi do pobačaja).
Takođe, kada je trudnoća zamrznuta, može se izvršiti hirurško uklanjanje jajne ćelije. U tu svrhu se koristi vakuumsko usisavanje ili struganje. Prva metoda se naziva mini-abortus i predstavlja “iscrpljenost” embrija pomoću specijalnog vakuumskog aspiratora. Ovom intervencijom ukazuje se na lokalnu ili opštu anesteziju, u zavisnosti od psihološkog stanja pacijenta.Vakuum aspiracija je brz i bezbolan način liječenja propuštenog pobačaja, koji se može koristiti samo u prvom trimestru trudnoće.
Zamrzavanje trudnoće u prvom tromjesečju može se prekinuti i kiretacijom šupljine materice. Ova hirurška intervencija uključuje kiretažu (čišćenje) materice kako bi se uklonili mrtvi embrio i fetalne membrane. Ova procedura se sprovodi i pod opštom anestezijom, bezbolna je, međutim može izazvati stanjivanje miometrija, što dalje dovodi do nemogućnosti implantacije jajne ćelije sa razvojem neplodnosti. Kod propuštenog pobačaja, kiretaža se izvodi u slučajevima kada su druge metode kontraindicirane. Ako se patologija dijagnosticira u drugom tromjesečju, mrtvi fetus se uklanja umjetnim rođenjem.
Nakon hirurškog liječenja propuštene trudnoće, žena je propisana terapija lijekovima. Da bi se spriječio razvoj upalnog procesa i infekcije u materničnoj šupljini pacijenta propisani su antibakterijski i protuupalni lijekovi. Pored toga, nakon eliminisanja propuštene trudnoće, važnu ulogu ima vraćanje funkcionalnosti endometrija, tako da pacijent može ponovo da nosi dete. Za to se koristi hormonska i imuno-korektivna terapija.
Kao simptomatsko liječenje propuštenog pobačaja propisani su antispazmodici, lijekovi koji potiču ranu redukciju materice. Paralelno sa terapijom lijekovima, važno je pružiti psihološku pomoć ženi. Mnogi pacijenti koji su prošli kroz propušteni abortus moraju da rade sa psihologom, koji pomaže da se brzo suoči sa onim što se dogodilo i da uspostavi normalno psiho-emocionalno stanje.
Prognoza i prevencija propuštenog pobačaja
Nemoguće je spasiti fetus tokom zamrznute trudnoće, ali za ženu ova patologija je obično prognostički povoljna. Nakon uklanjanja mrtvog embriona i uzimanja lijekova, pacijent se može vratiti normalnom načinu života. Planiranje naredne koncepcije nakon zamrznute trudnoće je dozvoljeno ne ranije od šest mjeseci. Poželjno je utvrditi moguće uzroke smrti fetusa, kako bi se naknadno eliminisao uticaj ovih faktora na žensko tijelo.
Prevencija propuštenog pobačaja je prvenstveno u planiranju začeća. Oba partnera moraju proći potpuni medicinski pregled i liječiti sve utvrđene bolesti koje mogu izazvati smrt fetusa. Možda će vam trebati genetsko savjetovanje za dijagnosticiranje skrivenih kromosomskih abnormalnosti kod jednog ili oba supružnika. Pacijent da spriječi razvoj propuštenog pobačaja nakon začeća treba strogo slijediti upute liječnika, odustati od loših navika, izbjegavati stres, normalizirati dijetu, rad i odmor. Važno je ostati manje u prepunim mjestima kako bi se smanjio rizik od zaraznih bolesti.
Zamrznuta trudnoća. Šta je to?
Fading je jedan od tipova pobačaja. To se događa kada fetus prestane da se razvija i umre, uprkos činjenici da je početak trudnoće bio onakav kakav bi trebao biti.
Takođe, trudnoća se zaustavlja kada dođe do začeća i nakon implantacije (to jest, oplođeno jajašce je bilo u stanju da se veže), ali se razvoj embriona iz nekog razloga ne dešava. U ovom slučaju, formiraju se samo embrionalni organi, a dijete u jajetu nije. Takav fenomen naziva se "prazno jaje jajeta".
Koja je vremenska linija najčešće se pojavljuje blijedi?
U pravilu, zamrzavanje trudnoće se najčešće javlja u prvom trimestru trudnoće. Međutim, može se dogoditi u bilo kojoj fazi, čak i nekoliko tjedana prije porođaja.
Stručnjaci su utvrdili da su neki periodi trudnoće posebno opasni za bebu, jer je u ovom trenutku posebno ranjiv. Nazivaju se 3-4 nedelje, 8-11 nedelja i 16-18 nedelja trudnoće. Jedan od najkritičnijih perioda kada postoji najveća verovatnoća da će izbledeti je prepoznat po osmoj sedmici, kada je beba imala vitalne organe.
Zašto se trudnoća zaustavlja?
Razlozi za ovaj fenomen - dosta. Ponekad lekari nikada ne uspeju da utvrde šta je prouzrokovalo slabljenje u određenom slučaju. Među najčešćim uzrocima su:
- genetski poremećaji (oni čine do 70% svih propuštenih trudnoća),
- hormonalni neuspjeh (ako postoji manjak progesterona ili estrogena, ili obrnuto - povećana količina muških polnih hormona (androgena)),
- IVF (praksa pokazuje da je tijekom trudnoće, koja je rezultat umjetne oplodnje, rizik od izbljeđivanja mnogo veći)
- zarazne bolesti (citomegalovirus, rubela, gripa)
- polno prenosive bolesti (mikoplazmoza, ureaplasmoza, klamidija, gonoreja, sifilis, itd.)
- antifosfolipidni sindrom (sa ovim poremećajima, krv počinje da se zgrušava u kapilarima trudnice i u krvnim sudovima placente, stvaraju se krvni ugrušci, što dovodi do pothranjenosti i disanja embriona, zbog čega može da umre)
- zloupotreba alkohola, nikotina, droga,
- stres, preopterećenje, dizanje utega.
Znakovi propuštenog pobačaja
U početku, pogotovo ako je izbledelo u prvom tromjesečju, žena nije svjesna svog stanja. Za određeno vrijeme (do abrupcije posteljice), ona ima sve znakove trudnoće: mučnina, nabreknuće mliječne žlijezde, povećava se materica. Onda nestaju. Ali imajte na umu da nestanak simptoma ne znači uvijek da se dogodilo najgore, tako da se ne paničite prerano. Prvo alarmantno zvono može biti izbor, ali oni nisu u potpunosti dijagnosticirani.
Ako se i dalje sumnjaju, potrebno je izvršiti pregled (ultrazvuk, test krvi za hCG). Uz ultrazvuk, doktor će moći da uporedi veličinu fetusa sa gestacijskom godinom i prati prisustvo otkucaja srca. Što se tiče testova krvi za hCG, morate znati da je pozitivan rezultat moguć čak i ako je fetus umro, jer ljudski humani horionski gonadotropin u ljudskom serumu traje oko dvije do tri sedmice.
U većini slučajeva, ako se trudnoća prestane, javlja se spontani pobačaj.
Drugi pokazatelj je promjena bazalne temperature. Po pravilu se smanjuje. Ali postoje slučajevi da se to ne dešava.
Od najčešćih simptoma propuštenog pobačaja su krvarenje, grčevi ili bolovi u donjem abdomenu, pogoršanje opšteg stanja, groznica, groznica. U kasnijim periodima, produženo odsustvo pokreta fetusa je elokventno.
Bledilo se dogodilo. Šta je sledeće?
U nekim slučajevima, kada se otkrije feding, odlučeno je da se sačeka spontani pobačaj. U drugima, ako je gestacijska starost manja od 8 sedmica, koristi se prekid droge. Jedna od najčešćih manipulacija smrznute trudnoće je kiretacija materice, koja se izvodi pod opštom anestezijom i slična je abortusu u smislu tehnike. Ponekad se koristi vakuumsko usisavanje. Nakon 7-14 dana, žena je podvrgnuta ultrazvučnom pregledu kako bi vidjela u kakvom je stanju maternica. Koji će se način čišćenja primijeniti pojedinačno u svakom pojedinačnom slučaju. Ali jedno je sigurno: nemoguće je odgoditi, jer produkti raspadanja tkiva pokojnog jajašca počinju da se apsorbuju u krv, a to dovodi do trovanja ženskog tela i izaziva poremećaje u sistemu zgrušavanja krvi. Moguće je i razvoj upale materice.
Rizična grupa
Doktori naglašavaju kategoriju žena koje imaju određeni rizik od slabljenja trudnoće. To uključuje žene:
- koji su imali abortuse (i što ih je više, to je veći rizik),
- ektopična trudnoća ili mrtvorođenče,
- čija je starost "preko 35"
- koji imaju anatomske karakteristike ženskog reproduktivnog sistema (na primjer, materica u obliku dviju rogova ili sedla, adhezije unutar materice, itd.).
- pate od određenih bolesti (šećerna bolest, bolesti štitne žlijezde), kao i razne zarazne bolesti koje utječu na reproduktivni sistem,
- u kojoj je menstrualni ciklus prekinut,
- kod kojih se primećuju hormonski poremećaji (posebno ako se radi o proizvodnji glavnog hormona trudnoće, progesterona).
Praksa pokazuje da je, u pravilu, prognoza nakon trudnoće koja nije u razvoju povoljna. Glavna stvar je da se utvrdi uzrok nestajanja prethodne trudnoće i eliminiše je. Nakon potrebnih pregleda, kao i tretmana i rehabilitacije, moguće je napraviti nove pokušaje začeća u prosjeku od 6 mjeseci.
Definicija pojma "propušteni abortus"
Ne-razvijajuća, ili zamrznuta, trudnoća je takva trudnoća, tokom koje dolazi do naglog prestanka njegovog napretka, fetus prestaje da se razvija, raste i zatim umire. Istovremeno, do određenog vremena nema znakova spontanog pobačaja, a embrion nastavlja da ostaje u materici. Na osnovu gore navedenog, ova patologija se naziva i neuspjelim pobačajima. "Fading" trudnoće može da se dogodi u bilo kom gestacijskom periodu (do 28 nedelja), ali najčešće se to dešava u prvom tromesečju. Ugroženi periodi trudnoće za pojavu pobačaja uzimaju se 3-4 tjedna, 8-10 tjedana, 16-18 tjedna.

Propušteni pobačaj, kao i druge opcije za spontani pobačaj, spada u kategoriju pobačaja. Međutim, oni počinju pričati o uobičajenom pobačaju samo ako postoje dva ili više slučajeva spontanog pobačaja.
Suština propuštenog pobačaja je u tome što se jaje oplođuje, prenosi u matericu, gde se implantira i razvija još neko vreme, ali nakon prestanka razvoja fetusa. Jedna od opcija za propušteni abortus je sindrom "praznog jajeta fetusa" ili anembronija. U takvim slučajevima razvijaju se fetalne membrane, sintetizira se horionski gonadotropin, što potvrđuje pozitivan odgovor kod testa na trudnoću, ali sam embrion je potpuno odsutan. Često je ova patologija rezultat genetskih defekata.
Uzroci propuštenog pobačaja
Postoje mnogi uzroci propuštenog pobačaja. Stoga su podijeljeni u nekoliko grupa:
Genetske i hromozomske abnormalnosti.

To je jedna od najbrojnijih i najvažnijih grupa etioloških faktora pojave propuštenog pobačaja. Kada embrion ima patološki gen ili dodatni hromozom, u procesu razvoja, on razvija višestruke malformacije koje su nekompatibilne sa životom, odnosno, u tom slučaju je i trudnoća prekinuta. Može se reći da se na ovaj način prirodna selekcija može vidjeti u akciji, priroda odlučuje da proizvodnja nesposobne bebe nema smisla, dakle, da bi se spasile snage majčinog tijela, trudnoća prestaje napredovati.
Ali pojava genetske abnormalnosti može da se javi i tokom specifičnog trudnoće kada patogeni faktori (pušenje, upotreba droge i alkohola, zračenje) utiču na majčino telo, i kao rezultat nasleđivanja patologije od roditelja, na primer, pojava neuspeha u strukturi „gena predispozicije“. Tako, ako je fetalno jaje primilo od roditelja „gen trombofilije“, onda se u procesu vezivanja za zid maternice i napadaju sudove koriona u sluznicu pojavljuju mikrotrombovi, što dovodi do prekida dovoda krvi i ishrane embriona i umire.
Infekcije.
Prisustvo zaraznih bolesti igra značajnu ulogu u nastanku spontanog pobačaja ili propuštenog pobačaja. Prije svega, to su takozvane TORCH infekcije (grupa virusnih bolesti). Ova grupa patologija uključuje citomegalovirusnu infekciju, herpesnu infekciju, toksoplazmozu, rubeolu.Posebno je opasna primarna infekcija navedenih patologija tokom trudnoće.
U ranim stadijima infekcije, dolazi do „bledenja“ trudnoće, u kasnijim periodima nastaju anomalije fetalnog razvoja. Genitalne infekcije su takođe značajne (gonokokne, ureaplazmatske, klamidijske). Čak i prisutnost obične prehlade (ARVI, gripa) u ranoj trudnoći može izazvati pobačaj. Smrt embriona ostvaruje se kroz tri mehanizma.
S jedne strane, prodirući kroz placentu, infektivni agensi direktno utiču na fetus.
S druge strane, organizam majke, kao odgovor na infekciju, počinje da proizvodi prostaglandine, koji ili ometaju mikrocirkulaciju između endometrijuma i fetalnih membrana, ili deluju na embrion toksično, što dovodi do prestanka kiseonika i hranljivih materija za fetus.
Prisustvo hroničnog upalnog procesa u šupljini materice uzrokuje kršenje normalne implantacije jajne ćelije, što dovodi do pojave nutritivnog deficita embrija.
Hormonalni poremećaji.

Nedostatak hormona, koji je najvažniji za normalan tok trudnoće, progesteron, često je jedan od uzroka pobačaja. Osim toga, visoki sadržaj androgena ili oštećenih hormonalnih funkcija štitne žlezde igra određenu ulogu.
Autoimuna patologija.
Autoimune bolesti se odlikuju činjenicom da majčinski organizam počinje da sintetiše antitela koja se bore sa sopstvenim ćelijama, uzimajući ih za strane agense. Pošto embrion prima 50% majčinih gena, majčina antitela počinju da napadaju njegovo telo, što zauzvrat završava slabljenjem trudnoće.
Na primer, ako majka ima antifosfolipidni sindrom, antitela na fosfolipide su prisutna u telu, a bez njih formiranje novih ćelija je u principu nemoguće. Tokom trudnoće, takva antitela napadaju embrion u razvoju, uzrokujući da umre.
Teratozoospermia.
Razlog za prestanak razvoja embrija i njegova kasnija smrt može biti neuspjeli otac. Prisustvo takve patologije kao teratozoospermije najčešće je uzrok neplodnosti partnera, ali u nekim slučajevima može doći do trudnoće, ali u većini slučajeva završava pobačajom. Teratozoospermija je patološko stanje spermatozoida u kojem imaju nepravilnu strukturu. Anomalije sperme mogu se manifestovati kao zadebljanje ili savijanje repa, nedostatak hromozoma, prisustvo vakuola u glavi, glave nepravilnog oblika, kratki repovi.
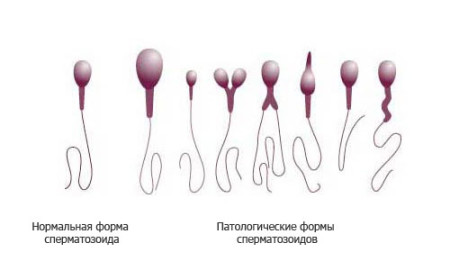
Teratozoospermija je indicirana ako postoji više od 50% (u većini slučajeva oko 80%) abnormalnih spermatozoida u ejakulatu pacijenta. Začeće u takvim slučajevima uopšte nisu moguće, na primjer, zbog činjenice da spermatozoidi sa kratkim repom gube svoju pokretljivost, ili se jajne ćelije oplođuju, ali zbog abnormalnosti glave sperme, embrion se nepravilno razvija i napredovanje trudnoće prestaje. Nakon pregleda i terapije, mnogi parovi i dalje moraju da se okrenu dodatnim tehnologijama asistirane reprodukcije, na primer, veštačkoj oplodnji.
Pogrešan način života.
Očigledno je da loše navike, profesionalni rizici, dnevna rutina i ishrana utiču na pojavu trudnoće koja se ne razvija. Takođe treba da zapamtite i prisustvo opasnih sporednih efekata nekih lekova koji mogu uzeti trudnicu u periodu gestacije, naročito u ranoj trudnoći. Bitno je i starost žene.Što je žena starija, veći je rizik od trudnoće koja ne razvija (preko 35 godina).
Ostali faktori.

Nagla klimatska promjena, stalni stres i drugi faktori mogu uzrokovati propušteni pobačaj. Pored toga, istorija višestrukih abortusa uzrokuje neuspjeh endometrijuma, što zauzvrat dovodi do poremećaja u snabdijevanju kiseonika i ishrani embrija i razvoju patologije. Nakon obavljanja in vitro oplodnje, često se javljaju i slučajevi propuštenog pobačaja, ali uzroci patologije u ovom slučaju su uzrokovani bolestima, zbog kojih je žena pristupila ovoj metodi oplodnje.
Abortion Clinic
Trudnoća ima karakteristične simptome. Prije svega, žena gubi vjerojatne znakove trudnoće (karakteristične za prvo tromjesečje). Povraćanje i mučnina, netolerancija mirisa nestaje, napetost mlečnih žlezda se gubi, one postaju meke. Međutim, nestanak opisanih simptoma ne znači uvijek da je embrion umro.
Rana toksikoza, kao i napetost dojke, može biti odsutna.
Vrlo često, trenutak smrti embrija ostaje nezapažen.
Pozitivan rezultat testa na trudnoću može biti prisutan još 2-4 sedmice, jer se hCG postepeno eliminiše iz majčinog tijela.
U isto vreme, bazalna telesna temperatura će biti oko 37 stepeni, pa čak i niža.
Ako mrtvi embrion ostane u materici duže od 3-4 tjedna, nastaje sindrom intoksikacije (slabost, opća slabost, groznica) zbog činjenice da embrion počinje da se razgrañuje i inficira tijelo majke s raspadom tkiva i toksinima.
Ako se propušta pobačaj u drugom trimestru, onda je jedan od prvih znakova odsustvo pokreta fetusa.
Ako se embrion nalazi u materici duže od 2-6 nedelja, onda se simptomi spontanog pobačaja (bol u donjem dijelu leđa i donjeg abdomena, tamni sekreti) povezuju sa gore opisanim simptomima.
Osim toga, u procesu ginekološkog pregleda zabilježeno je zaostajanje u rastu materice u odnosu na približni period. Stoga ginekolozi u prvoj polovini tromjesečja obavljaju bimanualnu palpaciju materice, svaki put tijekom posjeta inspekciji.

Primjer iz prakse:u prenatalnoj klinici, žena je praćena u 6 nedelja gestacije, sa drugom trudnoćom. Nakon proučavanja istorije, utvrđeno je da je bilo 3 rađanja, a medicinsko-dijagnostička kiretaža i abortus nisu izvršeni. Štetne navike žene i njenog supruga bile su odsutne, kao i hronične bolesti. Jedina negativna pojava bila je starost trudne žene (40 godina) i priroda aktivnosti (noćne smjene, medicinska sestra). Tokom planiranog odziva, trudnica se žalila na prisustvo bolova u donjem dijelu trbuha i povremenog uočavanja. Tokom vaginalnog pregleda, utvrđeno je da je materica meka, bezbolna sa povećanjem do 12 nedelja, dok je približno 16 nedelja. Nakon ultrazvučnog pregleda i potvrde dijagnoze „propuštene trudnoće“, žena je izliječena naknadnom antibiotskom terapijom. Nije bilo koagulopatskih i infektivnih komplikacija, a nakon 10 dana pacijent je otpušten. Uzrok propuštenog pobačaja nikada nije utvrđen, jer su delovi fetusa koji su poslati za histologiju izgubljeni u laboratoriji.
Uzroci u ranim fazama
Neposredni i glavni uzroci propuštenog pobačaja u ranoj trudnoći su poremećaji i stanja, kombinovani u 5 grupa:
- Urođeni i stečeni anatomski defekti materice.
- Genetski i kromosomski uzrokovane anomalije razvoja embrija.
- Patološke promene sluznice materice, uključujući i one povezane sa različitim hroničnim patologijama kod žena. Karakterišu ih inferiornost endometrijuma i nedostatak njegove sposobnosti da podrži procese koji se odvijaju tokom gestacije.
- Poremećaji sistema zgrušavanja krvi.
- Drugi razlozi.
Ova druga grupa uglavnom uključuje:
- prisustvo anti-očeva citotoksičnih antitela, antitela protiv antitela (anti-iopathic antitela), antitela koja blokiraju limfocitnu reakciju,
- abnormalna aktivnost prirodnih ćelijskih ubojitih ćelija (NK ćelije),
- nekompatibilnost tkiva partnera (HLA sistem).
Anatomski defekti
Kongenitalni anatomski defekti koji mogu prouzrokovati propušteni pobačaj uključuju jednu rogatu, dvoglavu, sedlastu ili potpuno dvostruku matericu, prisustvo punog ili djelomičnog intrauterinog septuma. Ova anatomska patologija materice uzrokuje abnormalnosti trudnoće, u pravilu, u kasnijim razdobljima, međutim, prestanak razvoja u ranim fazama može se desiti u slučaju implantacije jajne ćelije na intrauterinoj septum ili blizu submukoznog mioma.
Stečeni defekti su intrauterine adhezije, najčešće nastale kao rezultat prethodne ne-razvijajuće trudnoće ili kiretacije šupljine materice, kireta, submukozne miome i isthmičko-cervikalne insuficijencije.
Neuspeh trudnoće u anatomskim defektima je uzrokovan oslabljenom implantacijom jajne ćelije, nedostatkom receptora i neadekvatnim dotokom krvi u endometrij, hormonskim poremećajima sa nedostatkom lutealne faze i hroničnim endometritisom.
Genetske i hromozomske abnormalnosti embriona i trofoblasta
Oni su uzrokovali većinu (do 80%) gubitka trudnoće, uključujući i zamrznuto, u prvom tromjesečju. Ovi poremećaji nastaju zbog kvantitativnih ili kvalitativnih promjena u strukturi kromosoma. Kvantitativne promjene su rezultat neuspjeha:
- u bilo kom periodu podele eukariotskih (nuklearnih) ćelija, na primer, kršenje divergencije uparenog hromozoma u spermatozoidima ili jajima, u kojima se formira monosomija ili trisomija,
- tokom procesa oplodnje, kada se jaje oplođuje sa dva ili više spermatozoida, što dovodi do formiranja polifruta,
- tokom prvih mitotskih podela oplođene jajne ćelije, ako se ove smetnje pojave tokom prve podele, može se razviti kompletna tetraploidija (dvostruki hromozomi bez citoplazmatske separacije), što uzrokuje prekid daljnjeg razvoja već 14-21 dan nakon začeća, a neuspjesi u kasnijim podjelama mogu dovesti do mozaicizam.
Kvalitativne promjene u strukturi kromosoma uključuju translokacije u jednom od partnera. Oni su jedan od najčešćih uzroka propuštenog pobačaja i vrsta mutacije hromozoma, u kojoj se deo jednog hromozoma prenosi na drugi disparatni (nehomologni) hromozom. Kromosomske mutacije mogu biti u obliku:
- recipročne translokacije, koje se sastoje u međusobnoj razmjeni kromosoma po njihovim mjestima, one čine polovinu svih kromosomskih abnormalnosti tijekom propuštenog pobačaja,
- fuzija hromozoma sa delimičnim ili potpunim gubitkom genetskog materijala u zoni kratkih krakova (Robertsonian translocations),
- promjene u ženskim spolnim kromosomima,
- dupliciranja, brisanja, inverzije i drugih poremećaja.
Patologija sluznice materice
Glavni faktor poremećaja razvoja embriona i fetusa iz endometrija jesu njegove strukturne i funkcionalne promjene u obliku atrofičnih procesa i smanjenja osjetljivosti receptora na progesteron i estrogene. Najtipičniji uslovi su:
- Autoimuni hronični endometritis.
- Sindrom regenerativno-plastične insuficijencije.
Autoimune Chronic Endrometritis
To je izazvano akutnom ili hroničnom virusno-bakterijskom infekcijom koja stimuliše odgovor organizma u obliku lokalne i opšte imunosti. To dovodi do povećanja sinteze citokina, faktora rasta i proteolitičkih enzima. Oni stimulišu razvoj inflamatornog procesa i doprinose oštećenju vaskularnog endotela, kao i abnormalnom uvođenju i oštećenju endometrija od strane ćelija spoljašnjeg sloja embriona (trofoblasta) već u ranoj trudnoći, kao i ćelijske proliferacije i angiogeneze.
Kao rezultat toga, dolazi do novog povećanja broja citokina i faktora rasta. Dakle, postoji zatvoreni patološki krug. U tipičnom toku gestacije, imuni procesi odbacivanja embriona potiskuju se u organizmu i, u odsustvu upale, normalno se odvija.
Sindrom regenerativno-plastične greške
Rezultat sindroma regenerativno-plastične insuficijencije sluznice materice je endometriopatija ili atrofija endometrija. Poremećaj funkcije endometrija u polovini slučajeva nije uzrokovan upalnim procesima, već posebno progresijom ovog sindroma, što je ostvarenje stresnog tkiva u slučaju predispozicija, uključujući i genetske.
Sindrom se manifestuje auto- i aloimunskim reakcijama, smanjenjem sekretorne aktivnosti žljezdastog epitela, stanjivanjem endometrijuma, smanjenjem broja progesteronskih receptora i smanjenjem ili potpunim gubitkom osjetljivosti receptora na progesteron i estrogen.
Sindrom se zasniva na adaptaciji kao odgovor na uticaj nepovoljnih faktora uz očuvanje glavnih funkcija endometrija. Naknadno iscrpljivanje adaptivnih reakcija dovodi do razvoja faze maladaptacije, u kojoj su procesi usmjereni samo na očuvanje staničnih i tkivnih struktura, ali ne i na njihovo adekvatno funkcioniranje. Kod sindroma regenerativno-plastične insuficijencije, hronični upalni i autoimuni faktori čine začarani krug. Implantacija oplođene jajne ćelije u ovim slučajevima nije moguća bez aktivne terapije.
Poremećaji zgrušavanja krvi
Među njima su glavni antifosfolipidni sindrom i trombofilija nasledne etiologije. Antifosfolipidni sindrom, čiji uzroci nisu potpuno jasni i kod kojih dolazi do smrzavanja fetusa nakon 10 nedelja gestacije, pripada autoimunim i trombofilnim poremećajima. Glavni znaci na osnovu kojih možemo pretpostaviti prisustvo antifosfolipidnog sindroma:
- arterijska ili venska tromboza,
- pobačaj,
- smanjenje broja trombocita i hemolitičke anemije u istoriji,
- kasna teška preeklampsija u istoriji.
Mehanizmi pritvora u materici

Produženo prisustvo u materici embriona ili fetusa, koji je zamrznut u svom razvoju, trebalo bi da se dogodi kao rezultat sledećih mehanizama:
- Gusto prianjanje formirajuće posteljice kao rezultat dubokog nicanja korionskih resica. To može biti zbog:
- visok stepen aktivnosti (u smislu proliferacije) korionskih resica,
- strukturna i funkcionalna inferiornost sluzokože materice na mestu implantacije oplođenog jajašca,
- nepotpuna priprema endometrijskih promjena u zoni implantacije.
- Nedostaci imunog sistema u odnosu na reakciju odbacivanja imunološki stranog tkiva.
- Smanjena kontraktilnost miometrija zbog:
- hronični tok inflamatornih procesa u materici, što dovodi do formiranja insuficijencije receptorskog aparata, što dovodi do smanjenja osjetljivosti na supstance nastale u toku smrti embrija i uzrokujući smanjenje tonusa miometrija,
- povrede enzimskih biokemijskih procesa uključenih u metabolizam proteina,
- nastavak (neko vrijeme nakon smrti embriona ili fetusa) proizvodnje progesterona trofoblasta i placentnog laktogena, specifičnog trofoblastnog beta-globulina, i placente - nekih peptidnih hormona, biogenih amina i imunodepresivnih peptida koji suprimiraju kontraktilnost materice.
Faktori rizika
Glavni faktori rizika za propušteni abortus su:
- Starost do 18 godina.
- Trudnoća u starijem i kasnijem reproduktivnom dobu žene ili / i njenog partnera - nakon 30 godina za primipare i preko 35 godina za multipare. Rizik u starijoj i kasnoj reproduktivnoj dobi povezan je sa postepenim izumiranjem procesa prirodne selekcije, kao i sa različitim poremećajima u reproduktivnom sistemu partnera. Za usporedbu: rizik u dobi od 20-24 godine je oko 9%, u dobi 30-40 godina 40%, u dobi od 45 godina 75%.
- Ponovljene epizode pobačaja u istoriji. Što je veći broj takvih epizoda, to je lošija prognoza za kasniju koncepciju.
Pored toga, hronične bolesti ženskih genitalnih organa ili akutne i posebno hronične ekstragenitalne bolesti doprinose pobačaju.
Glavni su:
- Zamućeni oblici hiperandrogenizma jajnika, nadbubrežne ili mješovite etiologije i hipofunkcije jajnika,
- PCOS (sindrom policističnih jajnika),
- prisutnost u tijelu upornih bakterijskih i virusnih infekcija, najčešće (52%) je mješovita virusno-bakterijska infekcija, kao i klamidijska (51%), ureaplazmična i gljivična mikroflora (oko 42%),
- hronični upalni procesi ženskih genitalija, ponovni abortusi i intrauterini kontraceptivi,
- akutne ili hronične zarazne bolesti, rijetko uzrokuju fetalnu smrt fetusa, ali dovode do razvoja fetopatije koja doprinosi smrti fetusa pod utjecajem drugih faktora,
- endokrine bolesti - nedovoljno kompenzirani dijabetes melitus, disfunkcija štitne žlijezde, uglavnom hipotireoza,
- hronična bubrežna patologija,
- teška hipertenzija i kardiovaskularna insuficijencija,
- različite sistemske patologije vezivnog tkiva u obliku sistemskog eritematoznog lupusa, sistemske skleroderme, antifosfolipidnog sindroma i dr.
Manje važni faktori uključuju:
- pušenje
- ovisnost o alkoholu i drogama
- određene lekove
- prekomjerna konzumacija napitaka koji sadrže kofein (jaki čaj, kava i drugi tonički napici),
- nizak indeks tjelesne mase.
Osetljivost embriona ili fetusa na štetne faktore varira u različitim periodima trudnoće. Što je kraće trajanje, to su oni ranjiviji. Najkritičniji periodi su 7.-12. Dan, kada se odvija implantacija jajne ćelije, 3.-8. Sedmica (početak razvoja embrija), 12. sedmica (period formiranja placente) i 20.-24. sistema fetusa).
U većini slučajeva, jedan prolazni uzrok i nekoliko faktora rizika i mehanizmi razvoja ovog patološkog stanja međusobno djeluju na osnovu propuštene trudnoće. Kako shvatiti da je došlo do smrti embriona ili fetusa?
Glavni simptomi propuštenog pobačaja
Posebnost propale trudnoće očituje se u nestajanju subjektivnih i objektivnih znakova potonje.
Kako odrediti propušteni abortus?
Prestanak mučnine, povišena salivacija, povraćanje i odbojnost prema različitim mirisima koji su se pojavili u prvih 12 sedmica gestacijskog perioda karakteristični su subjektivni osjećaji tokom zamrznute trudnoće.
Odlaganje mrtvog fetusa u materici više od 2 do 6 sedmica kod nekih žena (oko 10%) manifestuje se općom slabošću, vrtoglavicom, groznicom i zimicom. Povremeno se u donjem abdomenu mogu pojaviti bolovi u crampama, bol u lumbalnom području. Posle 2-6 nedelja nakon smrti fetusa, periodično se javlja krvavo uočavanje iz genitalnog trakta, verovatno i krvarenje iz materice, posebno u kasnijim fazama gestacije.
Prepoznavanje patologije koja može nastati i promjena u mliječnim žlijezdama. Tri dana - 1 sedmica nakon smrti fetusa, mliječne žlijezde se smanjuju, bol se smanjuje, začepljenje prestaje, a oni omekšavaju, a umjesto izlučivanja kolostruma može se pojaviti mlijeko. Posle 25-sedmodnevnog gestacijskog perioda, smrt fetusa može biti praćena nabujanjem i oslobađanjem velikih količina kolostruma.
Također možete odrediti zamrznutu trudnoću kod kuće mjerenjem bazalne temperature, koja u ranim fazama ostaje unutar 37.2-37.3 ° i više. Bazalna temperatura tokom propuštenog pobačaja brzo se vraća u normalu.
Koje testove treba proći da bi se odredila trudnoća koja se ne razvija?
Test krvi za hCG je od velikog značaja kada je trudnoća propuštena. Humani horionski gonadotropin je specifičan hormon koji se sintetizira trofoblastom već 24 sata nakon implantacije oplođenog jajašca. U normalnim uslovima, nivo hCG postaje maksimalan za 6-10 nedelja gestacije, nakon čega se postepeno smanjuje.
Ako se zaustavi razvoj embriona ili fetusa, njegov indeks se smanjuje od 3 do 9 puta. To znači da je ispod norme koja odgovara gestacijskom periodu, 6–12 nedelja, 8,6 puta, 13–26 nedelja - 3,3 puta, u 28–30 nedelja - na 2, 7 puta. Međutim, dijagnostička vrijednost analize za hCG je niska. Neznatno se povećava kod provođenja ponovljenih analiza.
Određivanje povećanja sadržaja hCG u urinu podupire brzo testiranje kod kuće.
Da li je test na trudnoću pozitivan ili negativan?
Brzi test ne pokazuje koncentraciju, već samo povećanje koncentracije hormona u urinu. Sa ranim završetkom embrionalnog razvoja, brza analiza postaje negativna nakon 2-3 dana, ali u kasnijim periodima horionski gonadotropin se ukloni iz krvi prilično sporo, a test može ostati pozitivan dugo vremena (čak i do 1 mjesec).
Ponekad se izvode i drugi testovi - za alfa-fetoprotein, čija se koncentracija povećava od 1,5 do 4 puta do 3. do 4. dana nakon smrti ploda, i za trofoblastni beta 1-glikoprotein. Koncentracija potonje u krvi žene odmah nakon smrti jajne ćelije opada, a kada se u materici odgodi za 3 tjedna, smanjuje se 4-8 puta.
Može li doći do toksikoze tokom propuštenog pobačaja?
Gestoza (toksikoza) je sindrom višestrukog zatajenja organa koji se razvija tokom gestacijskog perioda. Ona je uzrokovana neskladom između sposobnosti majčinog tijela i adekvatnosti potreba koje proizlaze iz razvoja fetusa.
Razvoj rane i kasne gestoze moguć je samo tokom trudnoće. Ako već postoji jedan, onda sa smrću fetusa, odnosno sa prestankom gestacije, nestaje i uzrok gestoze, čiji se simptomi postepeno smanjuju i nestaju.
Međutim, svi ovi znakovi nisu dovoljno pouzdani. Ubedljivi znakovi propuštenog pobačaja su prestanak pokreta fetusa ili njihovo odsustvo u očekivanim vremenskim okvirima, kao i podaci iz fizičkih i instrumentalnih studija.
Fizički pregledi koji su od relativnog značaja za dijagnozu uključuju vaginalne preglede, koji su uočeni tokom fetalne smrti u periodima kraćim od 12 i do 20 nedelja:
- smanjenje ozbiljnosti cijanoze sluznice 4-5 tjedana nakon prestanka fetalnog razvoja sa gestacijskom dobi od 16 tjedana i nakon 4-8 tjedana s kasnijim periodima,
- otkrivanje cervikalnog kanala do 1-1,5 cm kod žena koje nisu rodile i do 3 cm i više kod žena koje su rodile,
- debeli iscjedak iz cervikalnog kanala u obliku smeđe smeđe boje.
Još ubedljiviji je prekid povećanja uterusa ili zaostajanje njegove veličine od očekivanog vremena gestacije. Ovo se uočava u ranim fazama usled resorpcije jajne ćelije, a dugoročno zbog apsorpcije amnionske tečnosti u majčinu krv i smanjenja veličine fetusa kao rezultat njegove maceracije.
Najinformativnija dijagnostička metoda, koja omogućava dijagnosticiranje patologije i prije pojave subjektivnih osjeta žene, je transvaginalni ultrazvuk, koji je informativan od 18 dana nakon začeća, posebno u kombinaciji s testovima krvi za nivoe hCG u krvi.
Koja je opasnost od kasne dijagnoze patologije?

Posljedice propuštenog pobačaja mogu biti ozbiljne, posebno u slučajevima dugog (od 2-4 tjedna ili dužeg) boravka mrtvog embrija u materici. Moguće je razvoj infekcije i septičkog stanja, koagulopatskih poremećaja (DIC) i krvarenja, itd. Oni nisu samo negativan faktor u prognozi buduće reproduktivne funkcije žene, zdravlja njenog potomstva i očuvanju porodice.
Komplikacije su pretnja po zdravlje same žene i ozbiljna opasnost za njen život. Ozbiljnost i učestalost komplikacija i njihove posljedice se povećavaju sa povećanjem trajanja gestacije i trajanjem boravka u materici mrtve jajne ćelije, fetusa ili fetusa.
Tretman nakon propuštenog pobačaja
Dijagnoza zahteva trenutnu pripremu žene i aktivno lečenje stanja koje ugrožava život. Značenje tretmana je pažljivo okončanje trudnoće koja se ne razvija, evakuacijom preminule jajne ćelije i provođenjem protuupalne terapije koja ima za cilj eliminaciju popratnog endometritisa.
U tu svrhu koriste se instrumentalna dilatacija cerviksa i vakuumska aspiracija, ili vakuumsko čišćenje materice, sa propuštenim trudnoćama za period do 12 sedmica. Također je moguće pripremiti cerviks hidrofilnim dilatatorom ili pomoću sintetičkih analoga prostaglandina uz naknadnu vakuumsku aspiraciju. Ovo se preporučuje iu slučajevima kada se koristi tradicionalna instrumentalna hirurška metoda kiretacije zidova i dna materice (kiretaža) i evakuacija ostataka koncepcije. Međutim, rutinska kiretaža kiretaže tokom propuštenog pobačaja dovodi do strukturne i funkcionalne inferiornosti endometrija u zoni implantacije.
Najbolji način za oslobađanje materice do 6 tjedana gestacijskog perioda (u određenim regijama Rusije - do 9 tjedana, u inozemstvu - do 12 tjedana) je medicinski abortus. Za ove svrhe, različite šeme oralne i vaginalne primene sintetičkog steroidnog anti-progestagenskog leka Mifepristone i sintetičkog analoga prostaglandina “E”1”Misoprostol. Ova metoda je efikasna u više od 80%, ali se može koristiti u odsustvu znakova infekcije, kršenja zgrušavanja krvi, teške anemije, otkazivanja jetre ili bubrega.
Nakon primjene bilo koje metode potrebno je provesti kontrolnu histeroskopiju ili ehografski pregled. Prekid u kasnim periodima (u drugom trimestru - od 13 do 22 sedmice) provodi se uglavnom kroz jednu od metoda koje stimuliraju porod:
- Intraamnialna (u šupljinu fetalnog mokraćnog mjehura) ili ekstraamniotska primjena hipertoničnog (20%) otopine natrijum klorida ili (u slučaju kontraindikacija za njegovu upotrebu - arterijska hipertenzija, bubrežna patologija) glukoza kroz cerviks (transcervikalni pristup) ili upotrebom igle umetnute kroz prednji dio abdominalni zid (transabdominalni pristup).Intraamnialna metoda je najoptimalnija i najefikasnija.
- Izolovana administracija u odgovarajućim dozama antiprogestogena (Mifepristone) unutar ili (ako nema efekta) prostaglandina (Misoprostol) ili unošenja u vaginu sa ponovljenim dozama leka, ili kombinacijom Mifepristona i Misoprostola.
- Intra- ili extramniotic davanje dinoprosta koji pripada prostaglandinima “F2-alfa ”i ima izražen stimulirajući učinak na miometrij.
- Nakon ekspanzije cervikalnog kanala, sloj se postavlja na odeljenje fetalne bešike (nakon otvaranja) uz pomoć specijalnih pinceta. Ova metoda se koristi u slučaju kontraindikacija za prethodne metode ili u odsustvu efekta njihove upotrebe.
Principi daljeg tretmana su sljedeći:
- kombinovane hormonske kontraceptive ili lekove progesterona u cilju obnavljanja strukture, sekretorne funkcije i receptivne aktivnosti endometrija,
- antibiotici širokog spektra i antibakterijska sredstva (zaštićeni polusintetski penicilini, cefalosporini, makrolidi, derivati imidazola), ali samo ako se otkrije uzročni faktor hroničnog endometritisa ili njegovo pogoršanje
- antiinflamatorna terapija, uključujući nesteroidne antiinflamatorne lijekove,
- lekovi koji doprinose korekciji imunog stanja organizma,
- sredstva za korekciju vaginalne mikrobiocenoze,
- lekovi i fizioterapeutske tehnike koje pomažu obnavljanju mikrocirkulacije, normalizuju regeneraciju tkiva, metaboličke procese u njima i lokalni imunitet.
Kada možete zatrudnjeti nakon propuštene trudnoće?
Termin njegove rezolucije smatra se prvim danom novog menstrualnog ciklusa. Nakon toga, mjesečni periodi se vraćaju u odgovarajuće vrijeme, ali ponekad se mogu pojaviti za 1,5 mjeseci. Međutim, sljedeće planiranje trudnoće mora se preporučiti ne ranije od pola godine.

To je minimalni period tokom kojeg se, pri sprovođenju odgovarajućeg tretmana, oporavak javlja nakon tih promena i poremećaja (hormonalne promene i psihološki poremećaji, endometritis, itd.) Koji su nastali kao posledica patološkog stanja.
Da bi ga zaštitili, preporučuje se uzimanje kombinovanih oralnih kontraceptiva (“Regulon”), kao i njihova kombinacija sa aktivnim oblikom folne kiseline - kalcijum levofolatom (“Yarin Plus” i “Jess Plus”). Ovi lijekovi, pored kontraceptivnog efekta, imaju i druga pozitivna svojstva u smislu rehabilitacije endometrijskog sloja materice nakon rješavanja trudnoće koja ne razvija:
- smanjuju rizik od razvoja infektivnih upalnih procesa u unutrašnjim genitalnim organima povećanjem viskoznosti sluzi cervikalnog kanala, smanjenjem prečnika i povećanjem dužine grlića materice, smanjenjem gubitka krvi tokom menstruacije, eliminisanjem neusklađenosti kontrakcija miometrija i jajovoda,
- doprinose intenzivnijem razvoju faktora (imunoglobulina "A" i "G") lokalnog imuniteta, što značajno smanjuje rizik od razvoja aseptičke upale,
- Sama prevencija trudnoće osigurava tijelu dovoljno vremena da obnovi plastične i energetske izvore.
Odsustvo začeća u roku od šest meseci daje šansu majčinom telu u smislu potpune pripreme za uspešniju realizaciju sledećeg pokušaja majčinstva.
Prevencija
Da bi se spriječio propušteni pobačaj, isključilo se, ako je moguće, gore navedenih faktora rizika, liječenje ginekoloških infektivnih bolesti i upalnih procesa, obnova eubioze vaginalnog okruženja, hormonska korekcija, kao i korekcija imunog stanja tijela i kronična ekstragenitalna somatska patologija.
Da bi se ispravio odnos spolnih hormona u njihovoj neravnoteži u pravcu nedostatka progesterona, preporučuju se žene sa stalnim pobačajima i planiranjem potonjeg Duphastona, koji ima gestageno dejstvo. Njegov aktivni sastojak je didrogesteron.
Uz pravovremenu rehabilitaciju, moguće je spriječiti naknadni pobačaj kod 67% žena, inače ta brojka ne iznosi više od 18%.
Svim ženama koje su imale barem jedan propušteni abortus potrebna je sveobuhvatna provjera, po mogućnosti uz uključivanje i medicinsko genetsko savjetovanje, posebno kod ponovljenog pobačaja, liječenja i odgovarajućih naknadnih pregravidnih priprema za planiranu trudnoću.
Uzroci smrznute trudnoće
Dakle, zašto se trudnoća zaustavlja? Razlozi za ovu pojavu su mnogo. Prema mehanizmu koji započinje patološki proces, oni se konvencionalno dijele na nekoliko velikih grupa:
1. Infektivno-inflamatorni proces. Dominantni su sljedeći virusi: rubela, toksoplazmoza, virus herpesa i citomegalovirus. Genitalne infekcije ne gube značaj (gonokoki, klamidija, itd.). Ponekad banalna virusna infekcija (hladnoća) provocira neuspjeh trudnoće, jer bilo koji virus može prodreti u stanicu i oštetiti njeno jezgro, što dovodi do disfunkcije ili smrti.
2. Najnepovoljnija je infekcija nakon početka trudnoće (primarna) u odsustvu imuniteta na infekciju u tijelu.
U ranim fazama infekcije dovodi do smrti embriona, a kasnije - do razvoja njegovih anomalija. Infekcija napada trudnoću sa više strana:
- ošteti komunikaciju stijenke materice sa embrionom / fetusom, i na kraju se razvijaju trofički poremećaji,
- direktno utiču na organizam u razvoju,
- stimulira lučenje prostaglandina koji djeluju toksično na embrion ili ometaju normalnu mikrocirkulaciju na mjestu njenog vezivanja za endometrij.
3. Hromozomske abnormalnosti i genetski poremećaji. Oplođeno jaje sadrži hromozome koje su joj roditelji dali. Njihov broj je strogo regulisan - 23 od svakog. Ako je embrion nasledio dodatni hromozom ili oštećeni gen, njegov dalji razvoj se dešava pogrešno - formiraju se višestruki defekti koji su nespojivi sa životom. U takvoj situaciji, prekid daljnjeg razvoja trudnoće je zaštitni mehanizam koji je planiran po prirodi, što vam omogućava da „odaberete“ samo punopravne, sposobne da prežive, embrioni.
Uzroci hromozomskih abnormalnosti su često:
- netačna deoba ćelija, kada muški (Y) i ženski (X) hromozomi u jajetu i spermi nisu odvojeni,
- neuspjeh mehanizma za gnojidbu, na primjer, tijekom spajanja jajeta s dvije muške stanice (dispermija),
- kršenje podjele (mitoza) dobro formiranog jajeta, kada se kromosomi udvostručuju, a citoplazma ćelije ne.
Što je manji period u kojem je trudnoća zamrznuta, to je veća učestalost kromosomskih abnormalnosti (do 95%).
Međutim, genetska abnormalnost može se pojaviti nakon početka normalnog embrionalnog razvoja, uz učešće negativnih efekata droga, zračenja, alkohola i drugih neželjenih faktora.
U porodicama sa naslednim bolestima (na primer, gen za hemofiliju), fetus dobija genetske abnormalnosti od roditelja.
4. Hormonska disfunkcija. Nakon potpuno razvijene ovulacije, strukturalne i funkcionalne promjene se javljaju u tkivima jajnika kako bi se očuvala potencijalna trudnoća. Umjesto folikula iz kojeg je izašlo jaje, formira se žuto tijelo. On služi kao privremena hormonska žlezda. Ako dođe do trudnoće, žuto tijelo izlučuje progesteron kako bi se spriječilo njegovo prestanak. Kasnije, žuto tijelo prenosi hormonski relej na posteljicu. Nedostatak progesterona je uvijek ugrožen razvojem trudnoće.
Disfunkcija štitnjače i višak androgena također negativno utječu na razvoj embrija.
5. Autoimuna patologija.
Svi autoimuni procesi odvijaju se u jednom scenariju - proizvodnji antitijela za borbu protiv sopstvenih ćelija, koje se percipiraju kao strane (antigeni). Antitijela majki napadaju ćelije embrija, a trudnoća prestaje.
6. Patologija spermatozoida (teratozoospermija). Nenormalna struktura muških zametnih ćelija ne podrazumijeva ispravan proces oplodnje.
7. Neuspjeh endometrija na pozadini ponovljenog struganja (abortusa) ili kronične upale. Oštećeni endometrijum nije u stanju da drži embrion dugo vremena, pa je trudnoća prekinuta.
8. Indirektni faktori. Ključ uspešnog toka i završetka trudnoće je dobro zdravlje majke, koje je određeno prirodom ishrane, pravilnim životnim ritmom, stanjem nervnog sistema i njenim ličnim odnosom prema zdravlju.
Ponekad se propusti pobačaj dijagnosticira nakon in vitro oplodnje (IVF). Međutim, “krivac” češće nije sama procedura, već upravo razlozi zbog kojih žena nije mogla da zatrudni na uobičajeni način.
Prvi znaci propuštenog pobačaja
Prvi signal da je embrion / fetus prestao da se razvija je nestanak svih simptoma koji su svojstveni trudnoći. Spisak takvih simptoma zavisi od perioda gestacije.
"Osetite" propušteni abortus, odnosno inherentne simptome, bez dodatnih dijagnostičkih mera, trudna žena ne može pouzdano. Izuzetak je situacija kada se kasnije, kada se osjećaju pokreti fetusa, trudna žena shvati da su potpuno prestali. Sva druga subjektivna osećanja nisu specifična, jer mogu biti izazvana drugim patologijama. Zato su laboratorijski pokazatelji i ultrazvuk od najveće važnosti.
Ponekad, ako telo pokuša da samostalno reši problem i oslobodi majku od mrtvog embriona, krvarenje nastaje kada nestaju znaci trudnoće. Većina propuštenih pobačaja završava na ovaj način - vrsta pobačaja.
Kao što je već spomenuto, priroda uvijek nastoji sačuvati samo zdrave embrije za ženu, tako da se svako oplođeno jaje ne razvija. Neispravna koncepcija u većini slučajeva završava ranim spontanim prekidom, tako da među svim epizodama pobačaja vodi trudnoća koja se ne razvija (45 - 88%). Često, ako trudnoća prestane dovoljno rano, ova situacija izgleda kao još jedna menstruacija, koja je došla sa blagim zakašnjenjem.
Dijagnoza smrznute trudnoće
Lista dijagnostičkih mjera za trudne trudnoće je mala i gotovo je ista i za rane i za kasne termine pojave patologije.
Dijagnostička pretraga uključuje:
1. Proučavanje pritužbi koje mogu sadržati znakove koji ukazuju na smrt embriona / fetusa: nagli nestanak simptoma povezanih s trudnoćom, bez kretanja fetusa, krvavog vaginalnog iscjedka i karakterističnog bola.
2. Ginekološki pregled. Najrelevantniji je u prvom tromjesečju, kada je trudnoća još uvijek mala, a materica više ne raste prema gestacijskom periodu. Maternica se palpira pri svakoj posjeti trudnici i uspoređuje se s očekivanim periodom. Ako je teško precizno izračunati gestacijsku dob, čak i ako postoji greška u proračunu, materica bi se trebala povećati.
Ako fetus umre za period duži od 14 sedmica, kada se gleda u ogledala, tamno smeđa sluz koja ulazi u vaginalnu šupljinu iz cervikalnog kanala je dobro vidljiva.
U kasnijim periodima, veličina trudne materice se mjeri vanjskim metodama, odnosno visinom dna. Određuje se postavljanjem ivice dlana na želudac na mesto gde postaje tvrdo od mekog.Koristeći traku izmjerite udaljenost od sredine pubične kosti do mjesta gdje je dlan zaustavljen. Dobijeni rezultati se upoređuju sa opšteprihvaćenim parametrima norme.
Ovaj simptom nije patognomičan, ali u kombinaciji s drugima ima važnu vrijednost.
3. Hormonalne studije. Nivo ljudskog horionskog gonadotropina nakon smrti embriona ne pada odmah, ali ako se mjeri u dinamici, može se utvrditi da se količina hormona ne mijenja niti se smanjuje.
Za dijagnozu feding trudnoće, potrebno je uzeti u obzir samo kvantitativne testove za prisustvo gonadotropina u krvi, jer, za razliku od brzih testova (hCG u urinu), oni određuju ne samo prisustvo hormona, već i njegovu koncentraciju. Upravo zato što hCG, nakon smrti embriona, ostaje u tijelu nekoliko tjedana, beskorisno je samostalno provoditi testove trudnoće - rezultat će biti pozitivan ako je embrion mrtav.
4. Mjerenje dinamike bazalne temperature. Indirektna tehnika, namijenjena samo onima koji su je koristili izvan trudnoće, i zna o individualnoj prirodi promjena bazalne temperature.
Mjerenja se vrše nakon ponovnog buđenja. Po pravilu trudnoća povećava bazalnu temperaturu (iznad 37 ° C), a nakon smrti embrija se smanjuje.
5. Ultrazvučno skeniranje se smatra najefikasnijom i najpouzdanijom metodom za dijagnosticiranje propuštene trudnoće. Otkriva slabljenje trudnoće mnogo prije pojave svijetle klinike.
Postoje dva ehografska tipa propuštenog pobačaja:
- Tip I anembrionskog: u materici nema embriona, vidljiva je prazna oplođena jajašca, ne prelazi 2,5 cm, materica ne odgovara (manje od) očekivanog perioda.
- anembrionija tipa II: u materici takođe nema embriona, ali se nalaze njegovi odvojeni delovi, češće - fragment kičme, jezičci fetalnih membrana (horion) nisu izraženi. Za razliku od prethodnog, prvi tip, sa ovom varijantom anembrionske materice, nastavlja da raste stalnom brzinom.
U kasnijim periodima (drugi - treći trimestar) fetalne smrti, ultrazvučna studija se uspostavlja bez odlaganja - odmah nakon njegove smrti, kada su jasno izražena odstupanja u strukturi fetalnog kostura iu strukturi njegovih kostiju.
Moderna ultrazvučna oprema je u stanju da registruje srčanu aktivnost embriona / fetusa. Ako studija nije zabilježena, sumnja se na intrauterinsku smrt. Međutim, treba napomenuti da ponekad, kada se pregleda sa neodgovarajućom opremom, otkucaji srca zdravog embriona / fetusa ostaju “nezapaženi”, stoga se dobijeni rezultati uvijek uspoređuju s drugim simptomima ili se ponavljaju još jednom.
6. Kada se trudnoća završi, koncentracija hormona posteljice, posebno progesterona, uvijek se smanjuje. Ako rezultati nekoliko testova pokažu stalan pad “glavnog” hormona, trebali biste razmisliti o prekidu trudnoće.
Liječenje propuštenog pobačaja
Izliječiti propušteni abortus može samo jedan metod - da se ukloni iz maternične šupljine. Druge metode terapije ne postoje. Na mnogo načina, taktika liječenja određena je periodom trudnoće i specifičnom situacijom, ali trudnica je uvijek hospitalizirana.
Suprotno popularnoj zabludi, trudnoća koja nije u razvoju nije uvijek instrumentalna. Pored toga, u nekim od najpovoljnijih situacija, taktika čekanja i gledanja je moguća, kada je za kratko vrijeme moguće da se priroda oslobodi sadržaja materice.
Svi dostupni tretmani se klasifikuju na:
1. Ne-ometanje spolja pod stalnom dinamičkom opservacijom ili taktikom čekanja.Fetalno jaje i materinski organizam formiraju jedan funkcionalni hormonski sistem osmišljen da očuva trudnoću i kontroliše njen razvoj. Oni funkcionišu isključivo zajedno, a rezultat ove "saradnje" je lučenje progesterona, koji je odgovoran za održavanje trudnoće. Ako je ova važna veza prekinuta, kao što se dešava kada postoji opasnost od ranog prekida trudnoće (pobačaj), dolazi do restrukturiranja endometrijuma u zoni placente, tako da se embrion ne drži dobro na mjestu vezivanja. Zamrznuti spontani pobačaj razlikuje se od uobičajenog pobačaja u tome što embrion ometa metabolizam progesterona, a to, opet, izaziva suspenziju daljeg razvoja trudnoće.
Kada trudnoća prestane, nivo hormona posteljice opada, tako da je moguć spontani pobačaj. Taktike čekanja su zasnovane na ovoj funkciji. Nažalost, koristi se rijetko. Imobilizacija rane trudnoće se često ne manifestuje dugo vremena klinički, a kada žena dođe do doktora, propali embrion izaziva opasne komplikacije (zapaljenje, intoksikaciju, krvarenje i sl.) Koje zahtijevaju hitne mjere.
2. Medicinske metode.
Sa kratkim periodom (obično do 8 sedmica), dozvoljena je tehnika slična konvencionalnom medicinskom abortusu. Tablete se koriste za suzbijanje lučenja progesterona (Mifepristone), a zatim se vaginalno ubrizgaju analozi prostaglandina E 1 (Misoprostol), a nakon nekoliko sati izbačena je neuspjela trudnoća.
Ova tehnika se ponekad koristi u drugom tromjesečju, ako to dopušta klinička situacija.
U kasnijim periodima, prekid propuštene trudnoće ne razlikuje se po učinku od one u slučaju normalne trudnoće (kasni pobačaj). Vrlo djelotvorna i najmanje traumatična metoda pražnjenja materice tijekom kasne fetalne smrti smatra se uvođenjem lijekova koji započinju “isporuku” intra-amnalno (u matericu). Sterilni hipertonični rastvori (natrijum hlorid i glukoza) se ubrizgavaju tako da se nalaze između materice i membrana membrana (amnion). Postepeno ubrizgana tečnost ljušti fetalnu membranu sa stijenke materice, koja kao odgovor počinje da se kontrahira refleks, oponašajući uobičajeni generički proces. Ponekad se preliminarno “priprema” za improvizovani rad, uz lekove i grlić materice, tako da njena tkiva postaju meka i elastična.
Hirurško "čišćenje" nakon propuštenog pobačaja, eliminisano opisanim tehnikama, nije potrebno, međutim, ako postoje komplikacije (na primjer, ako se fragment jajnika ili membrana zadrži u materici), može se koristiti.
3. Kirurške metode.
Kod trudnica koje ne razvijaju do 14 - 16 sedmica, mrtvo oplođeno jajašce se istovremeno eliminiše, kao što se to radi konvencionalnim operativnim abortusom - kiretažom (kiretažom) ili vakuumskom aspiracijom. Bez obzira na izabranu metodu, sprovodi se obavezna histeroskopska kontrola kako bi se osiguralo potpuno uklanjanje patološkog tkiva iz šupljine materice. Takođe, histoskopija je neophodna za najprecizniju dijagnozu lokalizacije embriona, a nakon zahvata vam omogućava da tretirate čitavu šupljinu materice antiseptičkim sredstvima.
Nakon uklanjanja neživog embriona / fetusa na bilo koji prihvatljiv način, terapijske mjere se nastavljaju. Ako je potrebno, lekovi se uvode da bi pomogli mišićima materice da vrate matericu u prvobitno stanje. Potrebno je sprovesti potpunu prevenciju upalnog procesa ili izliječiti postojeći.
Čak iu odsustvu bilo kakvih negativnih efekata nakon zahvata (nakon jedne / dvije sedmice), vrši se ultrazvučno testiranje, obično se provodi dva puta.Neophodno je dijagnosticirati procese regeneracije endometrija, pored toga, potrebno je osigurati da je uterinska šupljina potpuno čista od neživih tkiva.
Nažalost, još uvijek postoje situacije u kojima, ne želeći koristiti tradicionalne metode, žene s ranim pobačajima pribjegavaju uslugama tradicionalne medicine. Bez sumnje, postoje biljni preparati koji mogu stimulirati kontrakcije mišića uterusa kako bi se "istjerali" mrtvi fetus. Međutim, ako odlučite da napravite tako neozbiljan korak, treba da budete svesni sledećih posledica:
- tradicionalna medicina vrlo rijetko ima očekivani učinak,
- Pojavljeno krvarenje uopšte ne znači da je mrtav embrion napustio matericu, ponekad se takva pražnjenja javljaju samo sa abrupcijom placente, t
- kada embrion umre, on se sruši, i samo njegovi fragmenti mogu izaći,
- takve radnje mogu izazvati ozbiljno krvarenje i sve njegove negativne efekte,
- propušteni pobačaj je “okružen” upalnim procesom, koji se mora upravljati samo lijekovima nakon evakuacije mrtvog embrija,
- propušteni abortus uvek ima ozbiljan razlog, mora se pronaći i eliminisati kako bi se izbeglo ponavljanje negativnog scenarija, a to je samo specijalista.
Posljedice propuštenog pobačaja
Pošto je uklanjanje propuštenog abortusa tehnikom izvršenja u mnogo čemu slično proceduri za okončanje neželjene "zdrave" trudnoće, negativne posljedice za njih su djelomično iste.
Najvjerojatnije komplikacije su:
- Infekcija. Produženi boravak mrtvih tkiva u šupljini materice neizbježno izaziva aseptičnu upalu. U početku ne ugrožava pacijenta, ali u odsustvu pravilnog lečenja, infekcija (sekundarna infekcija) se pridružuje postojećem inflamatornom procesu. Toksini i bakterije "truju" žensko tijelo, a to je prepun sepse i DIC-a, a oba stanja su opasna po život.
Lokalni upalni proces sa naknadnom infekcijom može se pokrenuti samom kiretažnom procedurom.
- Odlaganje dijelova preminule jajne ćelije nakon uklanjanja. Sve dok je “vanzemaljsko” tkivo, čak i najmanji fragment, ostaje u materničnoj šupljini, materica nije u stanju da se kontrahuje, pa krvarenje ne može prestati.
- Mehaničko oštećenje stijenke materice.
- Neplodnost. Vjerovatnoća ove komplikacije nakon uklanjanja smrznute trudnoće je usporediva s vjerojatnošću pobačaja. Rizik od neplodnosti materice je, po pravilu, veći u kategoriji žena sa hroničnim inflamatornim procesima u materici, kao i kod onih koji su više puta bili podvrgnuti kiretažnoj proceduri.
Ako se embrij pažljivo ukloni i naknadno poduzmu preventivne mjere, posljedice za reproduktivno zdravlje se svedu na nulu. Do 90% žena koje su imale ranu zamrznutu trudnoću mogu kasnije zatrudnjeti i roditi djecu bez ozbiljnih problema.
Postoji loša prognostička situacija kada se trudnoća više puta zaustavlja. Ova situacija zahtijeva ozbiljne hormonske, imunološke ili genetske uzroke, često skrivene.
Liječenje pobačaja
Ako sumnjate na smrznutu trudnoću, ženu treba hitno hospitalizirati.
Nakon obavljenog istraživanja (hCG, ultrazvuk u ranim fazama i ACE u drugom trimestru, koagulogram), embrion se pažljivo evakuira.
Moguća je varijanta sa taktikom očekivanja, kada je embrion mrtav manje od 2 nedelje (ako se to desilo u ranom periodu trudnoće) i nema znakova abortusa koji je počeo i infekcije materice. U takvim slučajevima, nivo hCG u ženskom telu se brzo smanjuje, pojavljuju se kontrakcije materice, a oplođeno jaje se izbacuje.Međutim, najčešće se pribegavaju upotrebi hirurške metode, naime, membrane sa jajašcem su strugane ili podvrgnute vakuumskoj aspiraciji.
Takođe je moguće koristiti medicinski abortus (za periode do 7 sedmica) propisivanjem blokatora progesterona, Mifegin.

Nakon hirurškog ili drugog oslobađanja maternične šupljine od embriona, histeroskopija se obavlja bez prekida. U postoperativnom periodu neophodni su antibiotici da bi se sprečio razvoj horianamnionitisa i endometritisa.
U slučaju smrti fetusa nakon 14-16 sedmica, evakuacija se vrši transcervikalnom primjenom (amniocenteza) hipertoničnog rastvora natrijum klorida ili prostaglandina, ili intravenskom primjenom otopine prostaglandina.
""


