Kongenitalna upala pluća kod novorođenčeta je upala pluća koja se razvija odmah nakon rođenja djeteta ili tri dana. Bolest se podjednako razvija kod nedonoščadi i nedonoščadi, ali su ozbiljnost i posledice malo drugačije. Takvu upalu treba prepoznati čim se pojave prvi simptomi, tako da je poznavanje ovih simptoma veoma važno za pravilnu dijagnozu.
Epidemiology
Statistika pojave kongenitalne pneumonije sugeriše da se bolest najčešće javlja kod žena sa anamnezom infekcije. Kod prevremeno rođene bebe i beba sa aspiracijom, pneumonija se javlja jedan i pol puta češće od beba rođenih na vreme.
Uzroci kongenitalne pneumonije kod novorođenčeta
Kongenitalna pneumonija kod djeteta se naziva takva, jer se infekcija i upala javljaju tijekom trudnoće ili porođaja, a vanjski faktori igraju manju ulogu u ovoj bolesti. Uzrok takve pneumonije je infektivni patogen, koji se nalazi u ženskom telu i može se aktivirati tokom trudnoće, ili se patogen aktivira tokom poroda. Stoga se sve kongenitalne pneumonije u vrijeme razvoja mogu podijeliti na antenatalne (one koje se još razvijaju u utero prije rođenja) i intranatalne (razvijaju se tijekom poroda). U svakom slučaju, uzrok može biti vaš vlastiti mikroorganizam ili virus, što je važno za pravilnu dijagnozu i liječenje.
Uzroci prenatalne upale pluća su češće virusi, jer je u tom periodu dijete osjetljivo na njihove posljedice. Za razvoj infektivnog procesa u plućima, neophodno je da virus počne djelovati u zadnjem tromjesečju, a ako ranije, to može uzrokovati urođene malformacije. Najčešći uzroci kongenitalne pneumonije u maternici mogu se pripisati grupi TORCH. Tu spadaju toksoplazmoza, rubeola, citomegalovirus i herpes virus, kao i neki drugi. Svaki takav patogen ima svoje karakteristike strukture i razvoja, a samim tim i tretman.
Toksoplazmoza je bolest koju uzrokuje Toxoplasma gondii, najjednostavniji mikroorganizam. Patogen se prenosi kroz mačke, koje su njegovi nosioci, ili kroz slabo pečeno meso. Infekcija se može javiti tokom trudnoće u posljednjim fazama, a onda će uzrokovati upalu pluća kod djeteta. Ako se infekcija dogodi prije trudnoće, onda žena možda nije svjesna prisutnosti takvog antigena u njenom tijelu, jer je klinika nespecifična.
Rubela je akutna virusna bolest koja se prenosi kapljicama u vazduhu i predstavlja potencijalnu pretnju fetusu u ranim fazama zbog razvoja kongenitalnih malformacija. Virus može izazvati razvoj upale pluća kod djeteta, ako se majka zarazila prije samog rođenja.
Citomegalovirusna infekcija je bolest koja se prenosi putem vazduha, seksa i kontakta. Više od 60% ljudi je pogođeno ovim virusom, ali ne razviju svi bolest. Kada je trudnica zaražena, virus može prodrijeti u posteljicu i potaknuti razvoj upalnog procesa u mnogim organima - plućima, jetri, mozgu.
Herpes je virus koji ima tropizam za nervni sistem, ali može izazvati upalu pluća sa istom frekvencijom. Postoje dva glavna tipa - labijalni herpes, koji se prenosi kapljicama u vazduhu i kontaktom, kao i genitalnim herpesom, spolno prenosivim.Prvi virus je važan u razvoju precizno antenatalne upale pluća, a druga - intranatalna, jer se infekcija javlja u kontaktu sa pogođenim genitalijama.
Infekcije iz grupe TORCH su opasne u smislu upale pluća tokom infekcije samo u poslednjem trenutku ili neposredno pre porođaja. Iz drugih razloga, oni mogu biti i etiološki faktor.
Uzroci kongenitalne pneumonije mogu biti i bakterije - klamidija, mikoplazma, listerija, ureaplazma, candida, trihomonade. Njihova uloga u razvoju kongenitalne pneumonije kod deteta je važna već u fazi infekcije pre samog rođenja ili tokom nje. Ureaplazme i trihomonade su polno prenosive infekcije koje često nisu uzrok upale pluća kod apsolutno zdravog djeteta. Takve infekcije, uključujući i kandidu, inficiraju ionako osjetljivi organizam prerano ili imunokompromitiranog djeteta. Hlamidija i mikoplazma su intracelularni mikroorganizmi koji igraju primarnu ulogu u razvoju kongenitalne pneumonije bakterijske etiologije. One mogu uzrokovati infekciju respiratornog trakta kod djeteta već pri rođenju ili u prvim satima nakon toga, ako su uvjeti ispravni.
Sumirajući gore navedene razloge za razvoj kongenitalne pneumonije, možemo reći da virusi mogu biti najčešći uzrok toga, ali istovremeno bakterije igraju ulogu u razvoju upale. Patogeneza pneumonije kod novorođenčadi nije toliko ovisna o etiološkom faktoru. Bilo koji patogen za razvoj infektivnog procesa početi padati kroz fetoplacentalnu barijeru. Bilo da se radi o virusu ili bakteriji, ima tropizam za plućno tkivo i ulazi u krvotok u pluća. Karakteristike plućnog tkiva novorođenčeta su takve da alveole nisu otkrivene i mogu postati supstrat za razvoj infekcije. Postoji upala, koja se već pri rođenju otkriva simptomima zbog nedovoljne funkcije pluća, jer pluća nakon rođenja moraju raditi punom snagom. Dakle, upalni proces se dalje aktivira prvim disanjem i pojavljuju se simptomi.
Faktori rizika
Postoje bebe koje imaju veći rizik od razvoja kongenitalne pneumonije od drugih. Faktori rizika uključuju:
- patologije trudnoće i bolesti majki dovode do formiranja normalne zaštitne barijere - placente,
- Infektivne bolesti majke, posebno iz grupe TORCH, povećavaju rizik od infekcije kroz posteljicu i razvoj infektivne lezije,
- nedonoščad povećava rizik od infekcije zbog slabe imunološke zaštite,
- uvjeti isporuke i vanjske intervencije povećavaju rizik od infekcije.
Simptomi kongenitalne pneumonije kod novorođenčeta
Kongenitalna pneumonija se karakteriše činjenicom da se simptomi javljaju odmah nakon rođenja ili u ranom postpartalnom periodu. Ako se klinička slika razvije u roku od 72 sata od trenutka rođenja, onda se to odnosi i na koncept kongenitalne pneumonije, ali ovdje intranatalni put infekcije igra ulogu. Ako je upala pluća uzrokovana intrauterinskom infekcijom sa specifičnim virusom, onda često zajedno sa simptomima iz respiratornog sistema postoje i manifestacije iz drugih sistema. Ovo treba uzeti u obzir pri dijagnosticiranju kongenitalne pneumonije, jer su pristupi liječenju pneumonije virusne i bakterijske etiologije malo drugačiji.
Prvi znaci bolesti pojavljuju se odmah nakon rođenja. Opšte stanje deteta može biti ozbiljno zbog izraženih respiratornih poremećaja. Dete se rađa sa cijanotičnim ili bledo sivim tenom, na pozadini trovanja može biti i petehijski osip. Dete ima slabi krik i potlačene urođene reflekse na pozadini hipoksije centralnog nervnog sistema u slučaju infektivne lezije.Prema tome, Apgar skor za dete može biti nizak, što ne dozvoljava neposredan kontakt sa kožom. Ponekad deca sa kongenitalnom pneumonijom trebaju odmah nakon rođenja reanimaciju, a ponekad i stepen respiratornih poremećaja nije toliko izražen. Manifestacije pneumonije su respiratorni poremećaji koji su klinički određeni nedostatkom daha. Dispneja, u zavisnosti od težine, karakterišu interkostalni intersticijalni prostori i područja iznad i ispod ključne kosti, depresija grudne kosti pri disanju. U odnosu na respiratornu insuficijenciju, određuje se tahipija i ubrzan rad srca. Sve to svjedoči o očiglednoj patologiji respiratornih organa i zahtijeva trenutnu daljnju provjeru.
Ako je upala pluća izazvana virusom iz grupe TORCH, onda mogu postojati i drugi simptomi generalizovane infekcije. Na primjer, citomegalovirus ima tropizam u mozgu djeteta i jetre, pa kada djeluje na fetus, ova infekcija uzrokuje ozbiljno oštećenje mozga u obliku ishemijskih lezija i cista, kao i povećanu jetru i tešku žuticu sa bilirubinskom encefalopatijom. Stoga, pneumonija na pozadini ovih simptoma može biti specifična manifestacija ovog virusa.
Kongenitalna pneumonija, izazvana virusom rubele, može se manifestovati kao karakterističan osip na telu deteta sa simptomima respiratornog sistema.
Bakterijska pneumonija ima karakteristike kursa, jer inflamatorni proces ima gnojni karakter. Češće se razvijaju tokom prva dva dana, kada se stanje bebe naglo pogorša. Na pozadini teškog nedostatka daha, javljaju se simptomi trovanja - temperatura djetetova tijela raste, ili ako je prerano beba, onda se hipotermija može razviti. Novorođenče odbija dojke, gubi težinu i postaje nemirno. Sve ovo, zajedno sa respiratornim simptomima, trebalo bi da dovede do pojave upale pluća.
Faze upale pluća se ne razlikuju od onih kod odraslih, jedino što se inflamacija brzo širi i neki patogeni brzo izazivaju nekrozu (stafilokoki, virus influence, pneumocista).
Vrste upale pluća kod novorođenčeta mogu se po patogenu klasifikovati u virusne i bakterijske, kao i specifične i nespecifične, što je vrlo važno prilikom izbora terapije.
Komplikacije i posljedice
Komplikacije kongenitalne pneumonije zavise od vrste patogena i mogu biti trenutne ili odložene. Ako patogen brzo uzrokuje uništenje plućnog tkiva, moguće su komplikacije kao što je širenje infekcije. Takva uobičajena infekcija sa lezijama pluća može brzo uzrokovati da patogen uđe u krvotok i razvije bakterijemiju. Sepsa za tako malo dijete može biti fatalna. Druge sistemske komplikacije mogu uključivati hemoragijski sindrom, DIC, hemodinamske poremećaje, perzistenciju fetalne komunikacije, i na taj način akutnu kardiovaskularnu insuficijenciju.
Među plućnim komplikacijama može se razviti upala pluća, atelektaza, pneumotoraks.
Posljedice upale pluća mogu biti ozbiljnije sa sistemskom prirodom lezija. Ako je upala pluća virusna, može doći do oštećenja drugih organa i sistemskih manifestacija - urođenih malformacija, hroničnih oblika infekcija i intelektualnog oštećenja.
Dijagnoza urođene pneumonije kod novorođenčeta
Dijagnostika kongenitalne pneumonije je uvek komplikovana činjenicom da postoji mnogo varijanti insuficijencije respiratornog sistema i neophodno je razlikovati ove uslove. Ako se potvrdi dijagnoza kongenitalne pneumonije, važno je dijagnosticirati vrstu patogena, jer je strategija liječenja drugačija. Stoga je potrebno započeti dijagnozu anamnestičkim podacima majke o toku trudnoće i porođaja. Veoma je važno saznati da li mama ima infekciju i da li je sprovedena studija na grupi TORCH, jer su to najozbiljniji patogeni.
Karakteristika urođene pneumonije, uglavnom kod prevremeno rođene bebe, je nejasna objektivna slika. Ove auskultacije po pravilu ne daju jasnu sliku upale pluća, jer bilateralni proces može jednako potvrditi upalu pluća i sindrom respiratornog distresa. Stoga se glavne dijagnostičke metode mogu smatrati dodatnim laboratorijskim i instrumentalnim istraživačkim metodama.
Analiza novorođenčeta ima svoje karakteristike zbog fizioloških razloga - broj krvnih stanica se povećava kako bi se osigurala normalna stanična respiracija, a petog dana dolazi do fiziološkog recidiva leukocita. Stoga, promjene u laboratorijskim podacima koje ukazuju na upalu pluća nisu tako specifične kao one kod starije djece. Međutim, povećanje broja leukocita u dinamici i odsustvo hijazije leukocita na peti dan života djeteta može ukazati na korist od upale pluća. Ovo ukazuje na bakterijsku infekciju, a vi možete isključiti virusnu etiologiju upale pluća ili čak razmišljati o povezanosti virusa i bakterija.
Ponekad, tokom liječenja upale pluća, dijete ne uspijeva postići rezultate, zatim se majka pregleda radi utvrđivanja specifičnog patogena. Na kraju krajeva, majka je u ovom slučaju glavni izvor infekcije za dijete, dok dijete još nije formiralo antitijela i ne može se odrediti. Da bi se to uradilo, sprovesti serološko ispitivanje krvi majke uz određivanje antitela na određene infekcije. Utvrđen je nivo antitela klase imunoglobulina G i M. U ovom slučaju koriste se posebni reagensi koji omogućavaju određivanje nivoa ovih antitela na posebnu infekciju. Ako se poveća nivo imunoglobulina G, onda taj virus ne može učestvovati u razvoju pneumonije kod deteta, jer ukazuje samo na staru infekciju. Ali ako se detektuju imunoglobulini M, onda to ukazuje na akutnu infekciju, odnosno veliku verovatnoću da je fetus takođe inficiran. Među specijalnim testovima za sumnju na polno prenosive infekcije, takođe je sproveden test vaginalnog razmaza. Ovo je neophodno za bakterijsku pneumoniju, kada je moguće precizno odrediti patogen i njegovu osjetljivost na antibakterijska sredstva.
Instrumentalna dijagnostika vam omogućava da tačno utvrdite dijagnozu plućnih lezija i razjasnite proces lokalizacije. Rendgenski znaci kongenitalne pneumonije novorođenčeta - izbačeni su iz pluća i povećani vaskularni uzorak u početnim stadijima bolesti, a zatim nastaju upalno-infiltrativne promjene u karakteru drenaže. Ali ako je dete prerano, onda radiografija ne dozvoljava tačnu dijagnozu između upale pluća i bolesti hijalinske membrane, jer su promene identične u obe patologije. Stoga postoji potreba za dodatnim mjerama liječenja.
Diferencijalna dijagnostika
Diferencijalnu dijagnozu kongenitalne pneumonije treba provoditi sa hijalinom membranskom bolešću prvenstveno u prematurnosti, kao i sa aspiracionim sindromom, kongenitalnim malformacijama pluća, dijafragmalnom hernijom, srčanom patologijom i CNS povredama koje prate respiratornu insuficijenciju. Bolest hipinalne membrane je patologija nedonoščadi koja se razvija na pozadini nedostatka surfaktanta u plućima. Patologiju karakterišu slične promjene u rendgenskom snimku u obliku "vunenih" pluća, tako da ova djeca trebaju uvesti egzogeni surfaktant.
Kongenitalne malformacije respiratornog sistema takođe mogu da ispoljavaju respiratorne poremećaje, pa ih je potrebno isključiti. Što se tiče urođenih srčanih defekata, klinika se pojavljuje kasnije, a ultrazvuk srca nam omogućava da se precizno diferenciramo.Neki "kritični" defekti srca mogu se manifestovati u prvim satima, u kom slučaju će postojati odgovarajuća istorija otkrivanja defekta još u materici.
Prevencija
Prevencija bilo kakve infekcije kod djeteta treba početi u fazi rane dijagnoze i pregleda majke tokom trudnoće. U Ukrajini, prije trudnoće i tijekom trudnoće, pregled za grupu TORCH nije potreban, ali ga uvijek preporučuje liječnik, a žena sama odlučuje da li će je provesti ili ne, jer je to vrlo skupo ispitivanje. Ali s obzirom na moguće rizike, potrebno je naglasiti veliku važnost ovog istraživanja za pravovremenu dijagnozu i liječenje. Ako žena nije patila od određenih infekcija u djetinjstvu i ona nema antitijela, onda treba dati specifičnu imunizaciju. S obzirom na faktore rizika za kongenitalnu pneumoniju, glavne preventivne mjere mogu se smatrati normalnom trudnoćom i rođenjem zdravog djeteta u vremenu.
Intrauterina upala pluća kod novorođenčadi
 Zbog toga dolazi do kongenitalne pneumonije infekcija fetusa:
Zbog toga dolazi do kongenitalne pneumonije infekcija fetusa:
- antenatalno, tokom infekcije kroz zahvaćenu plodnu vodu - zarazni virus ulazi u pluća fetusa,
- transplacentalno, hematogeni način.
Razlozi razvoj kongenitalne pneumonije:
- akutne i virusne bakterijske infekcije, koje je žena pretrpjela u kasnoj trudnoći,
- upalne i infektivne bolesti gastrointestinalnog trakta i urogenitalnog sistema kod žena sa infekcijom amnionske tekućine i opadajućim putem infekcije,
- generalizaciju i implementaciju TORCH infekcije (klamidija, toksoplazmoza, listerioza, sifilis, herpes ili citomegalovirusna infekcija).
Faktori rizika intrauterina infekcija fetusa sa pojavom upale pluća:
- kongenitalne malformacije bronhopulmonarnog sistema,
- intrauterina hronična hipoksija,
- placentna insuficijencija sa abnormalnom cirkulacijom placente,
- cervicitis, endometritis, pijelonefritis, vaginitis, trudni horioamnionitis,
- nedonoščad, gestacijska nezrelost fetusa.
Posebne karakteristike kongenitalne pneumonije novorođenčadi su:
- bolest je praćena drugim manifestacijama intrauterine infekcije - konjuktivitisom, osipom, simptomima encefalitisa ili meningitisa, povećanjem slezene i jetre, drugim manifestacijama TORCH infekcije,
- pojava simptoma bolesti u prvim danima života bebe,
- bolest prolazi na pozadini bolesti hijalinih membrana, duboke nedonošenosti, višestruke bronhiektazije ili atelektaze i drugih malformacija pluća i bronha,
- bolest se najčešće manifestuje bilateralnim procesom upale, što pogoršava tok bolesti.
Simptomi kongenitalne pneumonije kod novorođenčadi uključuju:
 učešće pomoćnih mišića u činu disanja, što se manifestuje inhibicijom jugularne jame i interkostalnog prostora,
učešće pomoćnih mišića u činu disanja, što se manifestuje inhibicijom jugularne jame i interkostalnog prostora,- nedostatak daha koji se javlja odmah nakon poroda, rijetko kasnije,
- napadi apneje i cijanoze,
- pjenušav iscjedak iz usta,
- umor dok sisa
- regurgitacija, odbijanje jesti,
- neproduktivni česti kašalj, u nekim slučajevima prije povraćanja,
- groznica.
Dodatni simptomi kongenitalne pneumonije su:
- povećano krvarenje,
- povećana blijedost kože,
- povećanje gubitka težine
- razne enantheme i egzanteme, sklerome,
- uvećana slezena i jetra.
U nedostatku pravovremene dijagnoze i liječenja bebe, respiratorna insuficijencija se pogoršava, razvija se infektivno-toksični šok, vaskularna i srčana insuficijencija.
Štaviše, bolest se često javlja kod beba sa značajnom nezrelošću respiratornog sistema (tokom pneumotoraksa, poremećaja sinteze surfaktanta, višestrukih kongenitalnih anomalija bronhija i pluća) ili kod prevremeno rođenih beba.
Dakle, prolazak bolesti je kompliciran komorbiditetima i često dovodi do fatalnih ishoda, najteže stanje je uočeno kod bilateralne upale pluća.
Intranatalna pneumonija
 Tokom intrapartum pneumonije, uzročnici bolesti su različiti infektivni agensi sa infekcijom pri rođenju:
Tokom intrapartum pneumonije, uzročnici bolesti su različiti infektivni agensi sa infekcijom pri rođenju:
- tokom gutanja plodove vode,
- tokom prolaza fetusa preko zaraženih staza.
Sa intrapartum pneumonijom, razvoj infektivnog procesa se promoviše
- intrauterina hipotrofija,
- teška morfofunkcionalna nezrelost novorođenčeta ili prematuriteta,
- povreda plućne srčane adaptacije djeteta,
- asfiksija rađanja
- groznica kod trudnica
- produženi period bezvodnog tokom porođaja,
- sindrom respiratorne depresije (distres sindrom) nakon opće anestezije uslijed carskog reza značajno povećava rizik od upale pluća u djece.
Postnatalna upala pluća je proces upale plućnog tkiva koji se razvio nakon rođenja djeteta: ne-bolničke („kućne“), bolničke (nozokomijalne) ili stacionarne.
Uzimajući u obzir patogen, ove vrste bolesti se razlikuju:
- parazitski,
- virusni,
- gljivični,
- bakterijski,
- mješoviti (bakterijski i gljivični, virusni i bakterijski).
Glavni uzroci postnatalne upale pluća:
 povreda rođenja, obično spinalna sa oštećenjem gornjih prsnih segmenata i vratne kičme,
povreda rođenja, obično spinalna sa oštećenjem gornjih prsnih segmenata i vratne kičme,- mekonij i asfiksija tokom porođaja s aspiracijom amnionske tekućine,
- patologije razvoja bronhopulmonarnog sistema,
- antenatalno oštećenje mozga
- intubacija traheje, reanimacija tokom poroda, mehanička ventilacija, kateterizacija pupčane vene,
- prematurity
- pregrevanje ili pregrijavanje djeteta,
- kontakt sa bakterijskim i virusnim respiratornim infekcijama sa infekcijom u zraku nakon rođenja.
Klinički simptomi:
- površinski česti neproduktivni kašalj,
- akutni početak bolesti sa prolazom općih simptoma - groznica, toksikoza, odbijanje jesti, slabost, regurgitacija,
- oticanje krila nosa, pjenušav iscjedak iz usta,
- kratak dah sa pomoćnim mišićima i cijanozom,
- spajanje kardiovaskularnih patologija,
- bučno disanje, udaljeno hripanje.
Faktori u razvoju pneumonije kod novorođenčadi
Glavni faktori upale pluća kod djece su:
 infektivne i upalne bolesti probavnog, respiratornog ili urinarnog sistema trudnice,
infektivne i upalne bolesti probavnog, respiratornog ili urinarnog sistema trudnice,- trudnoća, koja je komplikovana somatskom ili akušerskom patologijom,
- intrauterina hronična hipotrofija i hipoksija,
- progresija i primjena intrauterinih infekcija,
- asfiksija rođenja sa sindromom aspiracije,
- dostava carskim rezom
- nasljedna bolest pluća,
- pneumopatije i druge kongenitalne patologije bronhopulmonalnog sistema,
- kičmena ili intrakranijalna porodna povreda,
- prematurity
- povraćanje ili povraćanje sa aspiracijom hrane,
- beneficije oživljavanja za porod,
- kontakt sa nosiocima patogenih mikroorganizama, respiratornih virusa sa infekcijom respiratornog sistema,
- nepovoljna epidemija i sanitarna situacija u kući ili u bolnici,
- nepravilna briga o bebi (nedovoljna ventilacija sobe, pregrijavanje, hipotermija).
Dijagnostikovanje
 Dijagnostikovanje ova bolest kod dece se zasniva na sveobuhvatnom pregledu:
Dijagnostikovanje ova bolest kod dece se zasniva na sveobuhvatnom pregledu:
- anamneza
- klinički simptomi bolesti,
- laboratorijske testove (promjene u kliničkom pregledu KOS, plinova u krvi),
- fizički pregledi.
Međutim, kao dijagnostičku metodu glavni značaj ima radiografija pluća, koja određuje prisustvo urođenih malformacija i abnormalnosti, promene u intratorakalnim limfnim čvorovima i bronhima, fokus upale.
Tretman bolesti
Pneumonija, koja se razvila tokom neonatalnog perioda, je opasna bolest koja zahteva stalno praćenje stanja deteta i prilagođavanja lekova. Dakle, bolest se tretira samo u stacionarnim uslovima, trajanje će zavisiti od prisutnosti komplikacija i ozbiljnosti patologije.
Lečenje pneumonije kod novorođenčadi počinje primenom antibiotika širokog spektra, redukcijom toksikoze, korekcijom kardiovaskularnih i respiratornih poremećaja, oštećenjem homeostaze.
Za dijete je potrebna stalna briga:
- higijenska njega kože,
- hranjenje mlijeka iz dojke majke ili prilagođene smjese iz roga ili sonde radi poboljšanja dobrobiti djeteta i nestanka respiratornih poremećaja,
- česta promena položaja tela, sprečavanje pregrevanja ili hipotermije deteta,
- organizacija ugodne klime u inkubatoru (za prevremeno rođene bebe) ili u zatvorenom prostoru.
Assigned dodatni tretman:
- simptomatski agensi (antitusični, antipiretični, antiinflamatorni, mukolitički),
- imunoglobulini ili drugi imunostimulansi,
- probiotici,
- vitamini
- oblozi za senf, fizioterapeutske procedure, inhalacije, uljne kompresije,
- vibrirajuća i tonička masaža.
Trajanje liječenja upale pluća kod novorođenčadi je prosječno oko mjesec dana.
Posledice i komplikacije
 Prilikom pravilnog i pravovremenog liječenja upale pluća, posljedice mogu biti česti bronhitis, respiratorne i kataralne infekcije, stalan pad imuniteta djeteta.
Prilikom pravilnog i pravovremenog liječenja upale pluća, posljedice mogu biti česti bronhitis, respiratorne i kataralne infekcije, stalan pad imuniteta djeteta.
Komplikacije se javljaju kod dece sa defektima ili povredama pri rođenju, intrauterinoj hipotrofiji, nezrelosti sistema i organa i drugim pratećim bolestima.
Odredite velike komplikacije:
- ekstrapulmonalne komplikacijeI - mastoiditis, otitis media, intestinalna pareza, sinusitis, povećani krvni ugrušci, adrenalna insuficijencija, sepsa, karditis, kardiovaskularna insuficijencija,
- pulmonary - pneumotoraks, atelektaza, progresivna respiratorna insuficijencija, upala pluća, apscesi.
Tokom godine, dete je pod medicinskim nadzorom.
Značajke liječenja i liječenja kod nedonoščadi
Nedonoščad ima mnogo veću verovatnoću da ima ranu i kongenitalnu neonatalnu upalu pluća, za razliku od dugotrajnih beba, zbog povećane učestalosti intrauterinih infekcija, malformacija i pneumopatija. Bolest ima bilateralno inflamatorno oštećenje sa oskudnim kliničkim simptomima, dok je upala pluća maskirana kao druge neurološke bolesti ili somatske patologije (adinamija, letargija, oštećenje sisa, regurgitacija, letargija).
U kliničkim simptomima počinju dominirati znakovi toksikoze, a nakon respiratorne insuficijencije sa izraženom hipoksemijom. Kod pneumonije kod prevremeno rođenih beba, pneumonija je obično obeležena tendencijom hipotermije i slabom kliničkom slikom, a povišena temperatura se često ne primećuje.
Glavni deo vanplućnih simptoma koji pogoršavaju tok bolesti je depresija centralnog nervnog sistema sa nestankom refleksa gutanja i sisanja, dijareje, progresivnog gubitka telesne težine. Nakon izlečene bolesti, uočavaju se bronhopulmonalne displazije, koje uzrokuju ponavljajuće bronhopulmonalne bolesti.
Osobitosti postnatalne pneumonije
Klinička slika pneumonije u neonatalnom periodu zavisi od virulentnosti patogena, stepena zrelosti svih organa i sistema deteta i prisustva povezanih patoloških procesa:
- u početnoj fazi bolest ima nejasan tok, a simptomi bolesti često se pojavljuju nekoliko sati ili dana nakon razvoja upalnog procesa,
- prvi simptomi nisu karakteristični za pneumoniju - letargija, slabost, regurgitacija, nedostatak temperaturne reakcije objašnjava se nezrelošću sistema termoregulacije i imunološke reaktivnosti organizma,
- Često se uočava mala fokalna priroda upale, koju je teško dijagnosticirati tokom auskultacije, a dijagnoza se postavlja tek nakon pojave respiratornih simptoma (kratak dah, kašalj, cijanoza),
- kataralne pojave kada su zaražene respiratornim virusima često nedostaju zbog ranog oštećenja plućnog parenhima i nedostatka lokalnog imuniteta,
- kod novorođenčadi, bez ozbiljnog komorbiditeta, bolest ima povoljnu prognozu za život i zdravlje, podložna pravovremenoj dijagnozi i ranom početku antibiotske terapije.
Karakteristike kursa i tretmana nedonoščadi
Kod nedonoščadi, kongenitalna i rana neonatalna upala pluća razvijaju se mnogo češće u poređenju sa dojenčadi koja su dovedena do kraja, što je povezano sa visokom učestalošću pneumopatija, defekata u razvoju i intrauterinih infekcija. Pneumonija ima bilateralnu lokalizaciju inflamatornog procesa sa oskudnom kliničkom slikom, prerušenom u druge somatske patologije ili neurološke bolesti (letargija, adinamija, letargija, regurgitacija, oslabljen usis). 
U kliničkoj slici dominiraju znakovi toksikoze, a zatim respiratorna insuficijencija sa velikom ozbiljnošću hipoksemije i respiratorne metaboličke acidoze. Kod prevremene upale pluća, veća je vjerovatnoća da će se razviti sa oskudnom kliničkom slikom i tendencijom hipotermije, a visoka povišena temperatura sa upalom pluća javlja se rijetko.
Visoka učestalost ekstrapulmonalnih simptoma koji pogoršavaju tijek bolesti - progresivnog gubitka težine, dijareje, depresije CNS-a sa nestankom refleksa sisanja i gutanja. Nedonoščad ima veliki broj komplikacija, i plućnih i vanplućnih.
Nakon upale pluća postoje bronhopulmonalne displazije koje uzrokuju ponavljajuće bronhopulmonalne bolesti.
Uzroci kongenitalne pneumonije

Bolest se naziva kongenitalna pneumonija upravo zato što se infekcija dogodila prije rođenja.
Ova bolest se ne može nazvati rasprostranjenom: ima manje od dve bebe sa ovom bolešću na 1000 dece.
Međutim, to je opasna bolest koja rezultira porazom pluća djeteta.
Posljedice mogu biti najtužnije, čak i fatalne.
Uzroci bolesti su različiti, u zavisnosti od načina infekcije.
Intrauterina infekcija se može pojaviti na dva načina:
- Hematogena ili transplacentna metoda (kroz placentu, to jest, iz majčine krvi u bebinu krv). Ova vrsta pneumonije je opasna, ali je retka. Štoviše, ako buduća majka ima ozbiljnu infekciju, ona uzrokuje značajno pogoršanje njenog zdravlja i uzrokuje da se posavjetuje s liječnikom. Specijalista propisuje liječenje i poduzima mjere koje pomažu majci i nerođenom djetetu da izbjegnu ozbiljne posljedice.
- Bronhogena infekcija. Ima sorte:
- antenatalni (infekcija je došla do djeteta u plućima iz amnionske tekućine),
- intranatalno (infekcija je ušla u organizam tokom prolaza djeteta kroz rodni kanal),
- postnatalno (infekcija je došla u bolnicu nakon rođenja).
Postnatalna upala pluća se često miješa s kongenitalnom upalom pluća, jer nije uvijek moguće odrediti trenutak infekcije.
Postoje i kombinovani slučajevi. Oni predstavljaju povećanu kompleksnost u liječenju i predstavljaju najveću opasnost za dijete.
Uzročnici bolesti su:
- Sa hematogenom metodom infekcije: virus herpesa, virus rubeole, citomegalovirus, toksoplazmoza, listerioza, sifilis, itd.Bolest kod djeteta u ovom slučaju se manifestira u roku od 3 dana i dio je cjelokupnog procesa.
- U slučaju bronhogene infekcije: stafilokoka, streptokoka, klamidije, ureaplazmoze, kandidijaze i dr. Kongenitalna bronhogena pneumonija, koja je uzrokovana streptokokima grupe B, najčešći je (oko 50%), čak i ako je majka imala carski rez.
Govoreći o načinima infekcije i uzrocima kongenitalne pneumonije, treba obratiti pažnju na faktore rizika.

Patologija pluća u prevremeno

Uzroci bolesti u nedonoščadi mogu se podijeliti u sljedeće kategorije:
- Transplacental - sa prodiranjem patogena kroz placentu majke u prisustvu njenih bakterijskih ili virusnih infekcija,
- Antenatalne - bakterije inficiraju respiratorni trakt fetusa penetracijom iz amnionske tekućine,
- Intranatalni - mikroorganizmi ulaze u pluća kada dijete prolazi kroz rodni kanal ili iz okoline kada se izvodi carski rez,
- Postnatalna infekcija u porodilištu ili kod kuće.
Upala pluća kod novorođenčadi prouzrokuje poseban spektar mikroorganizama, što zahtijeva imenovanje posebne grupe antibiotika u liječenju bolesti. Kod virusnih infekcija prognoza prognoze bolesti kod novorođenčadi ovisi o stanju imunološkog sustava djeteta i ima specifične karakteristike o kojima će biti riječi u nastavku.
Rizik od bolesti nakon carskog reza
Nakon carskog reza, kongenitalna upala pluća se javlja kod infekcije sljedećim mikroorganizmima:
- Herpes virusi, rubela, toksoplazmoza, listerioza,
- Bakterijski patogeni: mikoplazme, streptokoke, klamidija,
- Pečurke roda Candida.
Sa dugim tokom kongenitalne pneumonije uzrokuje kombinovana flora, koju je teško liječiti, što je u davna vremena dovelo do visoke smrtnosti novorođenčadi.
Upala plućnog tkiva koja je nastala nakon carskog reza kod majke je posljedica streptokoka. Uzročnik izaziva gnojne žarišta i sepsu (bakterijska infekcija krvi) tokom brze reprodukcije čak i na pozadini antibiotika.
Domaće vrste pneumonije kod nedonoščadi javljaju se u pozadini respiratornih infekcija, adenovirusnih lezija, streptokoknih infekcija.
Patogenetski znakovi kod novorođenčadi

Kada se dete rodi zdravo, to ne znači da ima jak imuni sistem. Neke bakterije su antagonisti protiv drugih patogena respiratornog trakta. Proteus je sposoban uništiti gram-negativne bakterije.
Nedonoščad ima nedovoljno razvijene zaštitne faktore alveolarnog tkiva: površinski aktivni defekti se mogu pratiti, nema alveolarnih makrofaga (stanice koje uništavaju mikrobe u alveolama), bronhijalni zid je slab. Na osnovu takvih promjena, teško je pretpostaviti da susret sa infektivnim agensima neće izazvati upalne reakcije. Jedino spasenje je borba nekih predstavnika mikrobnog svijeta s drugima.
U slučaju bakterijske kontaminacije disajnih puteva, nismo vidjeli pluća zbog Gram-negativnih štapova nekoliko mjeseci. Proteus je patogena bakterija i može izazvati upalu pluća kod novorođenčadi.
Interakcija u mikrobnom svijetu je složen mehanizam koji ljudi nisu pouzdano proučavali. Očigledno, opšta upotreba antibiotika nije racionalna. Karakteristike propisivanja ovih lijekova zahtijevaju kontrolu doze i tijeka terapije. Zbog kršenja šeme liječenja infekcija antibakterijskim agensima, mnoge bakterije su razvile otpornost, što komplikuje proces njihovog liječenja.
Ono što čini negativnu perspektivu
Negativna prognoza za upalu pluća kod novorođenčadi ima sledeće simptome:
- Hipoksija mozga sa usporavanjem motoričkih funkcija i mentalnih aktivnosti,
- Povreda dubine respiratornih pokreta i poremećaja ritma,
- Nepravilan rad srca
- Poboljšani respiratorni činovi (Cheyne-Stokes),
- Akumulacija toksina u krvi i pojava sekundarnih promena u drugim organima.
S pojavom barem jednog od gore navedenih simptoma, dijete se smješta u jedinicu intenzivne njege, jer može biti potrebna umjetna ventilacija pluća.
Pneumonija kod nedonoščadi ima svoje karakteristike, za razliku od dojenčadi i beba mlađih od 1 godine:
- Dominacija respiratornih simptoma i toksičnih reakcija. Sa nakupljanjem velikih količina ugljen-dioksida pojavljuje se oticanje periorbitalnih tkiva. Vremenom, hiperkapnija dovodi do depresije centralnog nervnog sistema, pojave Cheyne-Stokesove respiracije,
- Povećana temperaturna reakcija i plućne komplikacije - pneumotoraks, atelektaza, upala pluća,
- Ekstrapulmonalne komplikacije - crijevna pareza, upala uha, stvaranje tromba, adrenalna insuficijencija,
- Nedonoščad često razvija aspiracijsku upalu pluća, jer oni imaju tendenciju povratka,
- Tipična slika formiranja patoloških promjena u plućnom tkivu: sindrom zgrušavanja diseminirane krvi, sepsa,
- Nestabilno kliničko stanje pacijenata sa fluktuacijama u laboratorijskim i kliničkim analizama.
Navedeni simptomi pneumonije kod novorođenčadi zavise od uzroka patologije. Ako je upala uzrokovana pneumokokom, vjerovatnoća komplikacija ili smrti je visoka. U ovom obliku, upalni žarišta brzo prodiru iz jednog pluća u drugo.
Kongenitalna pneumonija kod novorođenčeta je opasno stanje. Ako lekar ne propisuje antibakterijske lekove, dete brzo razvija sledeće simptome:
- Respiratorna insuficijencija
- Akumulacija ugljen-dioksida u krvi
- Oštećenje moždanih tkiva,
- Neravnoteža metabolizma vode i soli,
- Preopterećenje srca
- Jačanje otkucaja srca.
Spisak promjena koje uzrokuje upala pluća kod nedonoščadi mogu biti beskrajno navedene. Završna faza patologije je fatalna (bez adekvatnog tretmana).
Kako je kongenitalna pneumonija kod novorođenčadi

Pneumonija pri rođenju kod novorođenčadi napreduje blagonaklono. Njegovo trajanje je 1-2 nedelje, a zatim se stanje pacijenta postepeno poboljšava. Simptomi respiratornog zatajenja rijetko zahtijevaju zaustavljanje umjetnim disanjem.
Kod dojenčeta koji imaju dugotrajno razdoblje, akutni period upalnih promjena u plućima traje 5-7 dana. Nakon upotrebe antibiotika, u alveolarnoj aciniji se uočava resorpcija infiltrativnih žarišta, što daje povoljnu prognozu.
Segmentalna pneumonija pri rođenju kod nedonoščadi je u najboljem slučaju izliječena nakon 4 tjedna. Zbog takvog toka bolesti, očigledno je da fetus treba da se očuva intrauterino do vremena fiziološke isporuke, ali to nije uvek moguće.
Morfološki simptomi
Simptomi upale pluća kod nedonoščadi mogu se podijeliti na sljedeće morfološke tipove:
- Transplacental - efekti raširene infekcije bakterijama. Klinički simptomi bolesti nastaju zbog generalizirane infekcije. Deca sa patologijom se rađaju sa asfiksijom, cijanotom, respiratornim zatajenjem,
- Intranatalni tip pneumonije se manifestuje u 2 varijante. Bolest se može pojaviti zbog intrakranijalna porodna povredadovodi do respiratornog zatajenja. Druga opcija je praćena prisustvom "bright gap". Dijete se rađa zdravo, ali nakon nekoliko dana razvija napade cijanoze, česte regurgitacije, nervozne uznemirenosti. Može doći do dijareje, pojave pjene iz usta,
- Rano neonatalno - opaženo u prvim danima nakon rođenja. Ovaj tip se može odrediti na osnovu sljedećih znakova: oslabljeno disanje, letargija, cijanoza kože,
- Kasni neonatalni - počinje sa manifestacijama upale gornjih disajnih puteva: groznica, anksioznost, rinitis, regurgitacija. Vremenom se pojavljuju drugi simptomi upale plućnog parenhima: groznica, kašalj, povraćanje.
Kod prevremeno rođenih beba, bilo koji od gore navedenih oblika napreduje brzo i može prouzrokovati smrt, stoga je neophodno identifikovati i liječiti patologiju u ranim fazama.
Stepen opasnosti od upale pluća

Bilateralna upala pluća u nedonoščadi je opasno visoka vjerovatnoća smrti. Ozbiljne posljedice nastaju i na pozadini primarne imunodeficijencije, teške hipotrofije i prematuriteta.
Rizik respiratorne insuficijencije se povećava kada postoji infiltrativna tečnost u plućima, stranim telima i tečnom sputumu (na pozadini cistične fibroze). Za pražnjenje gnojnih žarišta sa neefikasnošću antibiotika neophodna je otvorena reorganizacija formacija operativnom metodom. Hirurška intervencija preuranjenim je veoma teška, ali je neophodna mjera za spašavanje života djeteta.
Kada se kod nedonoščadi bilateralna upala pluća često javljaju sledeće komplikacije:
- Pneumocystis
- Chlamydia
- Srčani zastoj,
- Promjena kiselinsko-baznog balansa
- Smanjen nivo hemoglobina i serumskog gvožđa
- Povećana kiselost krvi.
Posljedice bolesti kod nedonoščadi su previše ozbiljne. Samo sa ranim otkrivanjem znakova infiltrativnih promena u plućnom parenhimu i odsustvom izazivačkih faktora može se garantovati potpuno izlečenje patologije.
Uslovi tretmana beba
Kongenitalna upala pluća se tretira sve dok postoje patogenetski simptomi bolesti. Akutni period bolesti traje oko 2 nedelje, nakon čega se smanjuju efekti respiratornog zatajenja. Sa poboljšanjem stanja kod prevremeno rođenih beba, apetit se povećava, stanje centralnog nervnog sistema se obnavlja. Rezolucija faze traje 1-2 nedelje.
Prognoza za pneumoniju kod prevremeno rođenih beba zavisi od stanja imunološkog sistema deteta, prisustva / odsustva izazivačkih faktora i korišćenih taktika lečenja.
Komplicirana tijekom patologije razvoja sekundarnih patoloških promjena u plućnom tkivu:
- Abscesses, t
- Pleurisy,
- Respiratorna i kardiovaskularna insuficijencija,
- Hipotrofija preuranjenih (pothranjenih),
- Poremećaj kiselinsko-baznog balansa krvi.
Pneumonija novorođenčadi je opasna patologija koja zahtijeva stalnu analizu stanja bebe i trenutnu medicinsku korekciju. Može se lečiti samo u bolnici.
Karakteristike bolesti kod novorođenčadi
Pneumonija je bolest koja izaziva ozbiljne komplikacije i zdravstvene efekte. Kod novorođenčadi se pneumonija može javiti kao samostalna bolest ili kao komplikacija nakon, na primjer, prethodnog ARVI.
 Upala pluća 10 puta češće pogađa nedonoščad
Upala pluća 10 puta češće pogađa nedonoščad
Nedonoščad je najosetljivija na upalu pluća. Oni imaju upalu pluća u 10-15% slučajeva, dok kod djece rođene na vrijeme, patologija se dijagnosticira samo kod jednog djeteta od stotinu. To je zbog nerazvijenosti respiratornih mišića, nedovoljne regulacije mehanizama disanja i izmjene gasa i nezrelosti plućnog tkiva.
Kongenitalna pneumonija
Ovaj tip pneumonije se razvija u materici i čini oko 10% svih pneumonija novorođenčadi. Bolest se javlja u prvim minutama ili danima bebinog života. Infekcija se može dogoditi na različite načine:
- transplacentalno, tj., patogen bolesti je prodro kroz tijelo djeteta kroz posteljicu.Retko
- antenatalno - kroz amnionsku tečnost,
- intranatalno, ili tokom poroda.
Najčešće, kongenitalna upala pluća nastaje usled infekcije tokom porođaja patogenom mikroflorom u majčinim prolazima ili kroz zaraženu amnionsku tečnost. Transplacentna metoda je rijetka.
Preuzeto
Ako je bolest nastala nakon poroda u prvom mjesecu života djeteta, onda se naziva stečena. Takva upala pluća može biti:
- stečeno u zajednici - dijete se razboli kod kuće,
- bolnica - bolest se razvila u bolnici u porodilištu, intenzivnoj njezi, neonatalnoj patologiji itd.
Uzroci
Faktori koji doprinose razvoju pneumonije kod novorođenčadi, mnogo. Posebno su opasne za prevremeno rođene bebe. Često, nekoliko njih može istovremeno dovesti do bolesti:
- bolesti koje žena trpi tokom trudnoće
- upotreba steroidnih droga buduće mame,
- gladovanje kiseonikom i gušenje fetusa,
- komplikacije tokom poroda,
- carski rez
- intrakranijalna ili povreda kičme,
- intrauterino oštećenje mozga,
- genetske bolesti pluća i drugih unutrašnjih organa,
- nepovoljna situacija za dijete,
- nepravilna briga o bebi.
Normalno, beba ima malu količinu tečnosti u plućima, koja se izbacuje prirodnom isporukom. U carskom rezu, organi nemaju vremena da se prilagode novim životnim uslovima, au njima ostaje fetalna tečnost. To doprinosi razvoju tzv. Fetalnog (fetalnog) sindroma zadržavanja tečnosti, što uzrokuje opasnost od razvoja respiratorne patologije kod djeteta, posebno pneumonije.
Kod prerano rođene bebe, carski rez može pokrenuti razvoj sindroma respiratornog distresa, u kojem postoji brzo nepravilno disanje i povećan rizik od razvoja pneumonije. Takve novorođenčad zahtijevaju pažljivo praćenje, pregled i liječenje.
Odvojeno, potrebno je spomenuti aspiracijsku pneumoniju. Često je uzrokovano kršenjem režima hranjenja bebe, tokom kojeg mleko, smeša, voda i povraćanje mogu da prodru u pluća. Posebno često se ova vrsta upale pluća razvija prerano zbog predispozicije za regurgitaciju.
Uzročnici upale pluća
Upala pluća je uzrokovana virusima, bakterijama ili gljivicama koje mogu ući u pluća na dva načina:
- hematogeni - intrauterini kroz krv,
- bronhogena - kroz pluća.
- Najčešći uzrok bolesti su sledeće bakterije:
- streptokoka
Grupa B Streptokok je najčešći uzrok morbiditeta i mortaliteta kod novorođenčadi od meningitisa, sepse i streptokokne pneumonije u razvijenim zemljama.
- Staphylococcus,
- Pseudomonas aeruginosa, t
- listeria,
- Gram-negativni štapići porodice crijevnih bakterija,
- Klebsiella (Friedlander štapić) i drugi mikroorganizmi.
- streptokoka
- Virusna upala pluća može biti uzrokovana različitim tipovima herpes virusa, posebno citomegalavirusa, kao i virusa influence, adenovirusa i drugih.
- Gljivična upala pluća je češća kod dece koja su dugo vežbala veštačko disanje, naročito kod prevremeno rođenih beba. Uzročnici bolesti mogu biti gljive roda Candida, rjeđe - Aspergillus, pneumociste (prosjek između protozoa i gljiva).
Pneumocistis pneumonija, ili pneumocistoza, javlja se pretežno kod nedonoščadi. Infekcija ovim mikroorganizmom može nastati nakon kontakta sa nosačem kod kuće ili u porodilištu. Karakteristična karakteristika ove vrste bolesti je odsustvo šištanja u plućima, pa se dijagnoza postavlja na osnovu rendgenskog zračenja.
Pneumonija u novorođenčadi u 65–80% slučajeva je mješovite prirode, na primjer, kada bakterijska infekcija zahvaća virusnu ili gljivičnu upalu pluća.
- Intrauterina upala pluća je često uzrokovana streptokokima grupe B i Gram-negativnim bakterijama - E. coli i Klebsiella (Friedlander bacillus), rjeđe kod stafilokoka i listerije. Bolest se može razviti zbog infekcije citomegalovirusom, herpes simplex virusom i gljivicama Candida.
- Najčešći uzročnici stečene pneumonije su virusi (respiratorna sincicijalna, parainfluenca i dr.), Gram-negativna crevna mikroflora, stafilokoki. Rjeđe, pneumonija u zajednici je uzrokovana moraxella (predstavnik normalne mikroflore gornjih dišnih puteva) i pertusisom. Pneumokoke i bacili influence ili Pfeiffer kod beba su retko izolovani.
Simptomi i karakteristike različitih tipova bolesti
Simptomi i karakteristike bolesti zavise od toga da li je beba na kraju ili ne, kao i od vrste upale pluća.
 Intrauterina upala pluća se javlja odmah nakon rođenja
Intrauterina upala pluća se javlja odmah nakon rođenjaSimptomi stečene pneumonije
Stečena pneumonija sa simptomima nalikuje ARVI. Zabeleženi su sledeći simptomi:
- respiratorni poremećaji
- curenje nosa
- anksioznost djeteta
- lethargy
- poremećaj spavanja, režim ishrane,
- groznica.
Simptomi i tok bolesti zavise od patogena:
- Plućna upala uzrokovana respiratornom sincicijskom infekcijom karakterizira teško disanje.
- Kod infekcije adenovirusom dolazi do teškog hripanja, konjunktivitisa, curenja nosa i vlažnog kašlja.
- Uz gripu pati nervni sistem.
- Kod infekcije herpesa uočava se krvarenje, akutna bubrežna i jetrena insuficijencija, izražena u povećanju jetre i opća intoksikacija tijela.
- Kada se pojavi stafilokokna infekcija, javljaju se apscesi (apscesi) pluća, pustularne kožne lezije, umbilikalne ranice, osteomijelitis.
- Uz poraz Klebsiella zabilježen je enteritis, meningitis, pijelonefritis.
Liječenje i njegovi uvjeti
Liječenje pneumonije u novorođenčadi provodi se samo u bolnici. Uključuje niz mjera:
- Antibiotska terapija. Izbor antibiotika zavisi od podataka iz ankete, situacije koja prethodi bolesti i kliničke slike. Najčešće se prepisuju lijekovi sa širokim spektrom djelovanja. Dozu leka bira lekar na osnovu starosti bebe i patogena.
U slučaju pneumocistoze, antifungalni lekovi se propisuju paralelno sa antibakterijskim lekovima. Upala virusa se takođe tretira antibioticima zbog činjenice da je često povezana sa bakterijskom infekcijom.
- Terapija kiseonikom. Koristi se u prisustvu respiratornih poremećaja i poremećaja homeostaze gasa kod novorođenčeta. U teškim slučajevima, lečenje nije potpuno bez veštačke plućne ventilacije.
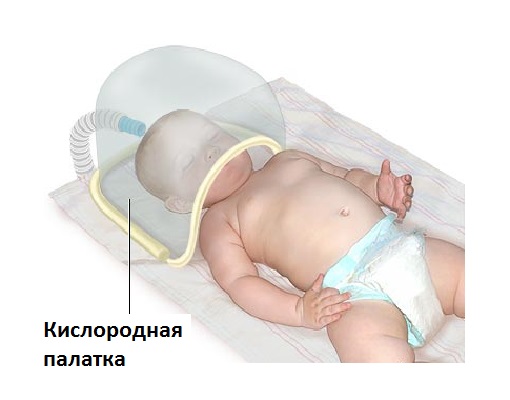 Terapija kiseonikom može se izvesti pomoću šatora za kisik.
Terapija kiseonikom može se izvesti pomoću šatora za kisik. - Stvaranje povoljne mikroklime. Važnu ulogu ima mikroklima, u kojoj je temperatura zraka za bebe do 15 do 26 ° C, za nedonoščad u inkubatoru - 30–32 ° C i 34–36 ° C ako beba teži manje od 1500 grama. Vlažnost se održava na 60–70%.
- Masaža Masaže se praktikuju u obliku glađenja, laganog tapkanja i kompresije grudi sa strane.
- Uklanjanje dišnih puteva. Da bi se poboljšao iscjedak sputuma, dijete se uklapa u odvodnu poziciju nekoliko minuta 3-4 puta dnevno. Dišni putevi se čiste usisavanjem sluzi i ispiranjem sluznice sa rastvorom natrijum bikarbonata.
- Power. Način hranjenja bebe zavisi od njegovog stanja i starosti.. Zbog gubitka apetita, poremećaja probave i opšte slabosti, što komplicira čin sisanja, hranjenje se vrši putem sonde ili unošenjem hrane metodom kapanja. U idealnom slučaju, za ovo se uzima mlijeko izraženo mlijeko. Ako to nije moguće, onda se koristi adaptirana formula za mleko. Kada se stanje deteta poboljša, oni se postepeno prenose na samostalno hranjenje, prvo iz bradavice ili iz kašike (počevši 1 put dnevno), a zatim iz majčinih dojki.
Važan zadatak majke za vrijeme bolesti djeteta je očuvanje dojenja. Majčino mleko jača imunološki sistem i sadrži sve potrebne supstance koje doprinose oporavku bebe.
Trajanje i prognoza terapije
Trajanje liječenja i prognoza oporavka ovise o uzročniku bolesti, težini stanja djeteta i pratećim bolestima. U većini slučajeva, upala pluća se lako može liječiti. Uz pravilnu i pravovremenu medicinsku njegu, poboljšanje se primjećuje na 2-3 tjedna bolesti. Odlikuje se smanjenjem znakova respiratornog zatajenja, restauracije apetita i normalizacije nervnog sistema.
Upala pluća uzrokovana Pneumocystisom se tretira duže. Period inkubacije je od 8 dana do 1 mjesec. Ukupno trajanje bolesti je 7–8 nedelja, kod prevremeno rođenih beba samo akutni period traje 4-6 nedelja.
Ali u nekim slučajevima bolest može izazvati opasne komplikacije i posledice.
Opasne komplikacije i posljedice za novorođenčad
Nivo moderne medicine je toliko visok da pomaže da se spase bebe kojima je dijagnostikovana intrauterina ili stečena pneumonija. Međutim, posljedice bolesti su ponekad vrlo ozbiljne. Podijeljeni su na:
- Plućni:
- kongestija u plućima
- pneumotoraks,
- pad pluća,
- pleurisy.
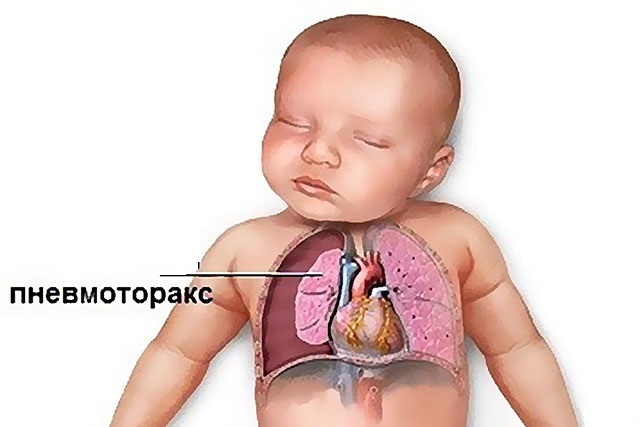 Pneumotoraks - nakupljanje vazduha ili gasova između grudnog zida i pluća
Pneumotoraks - nakupljanje vazduha ili gasova između grudnog zida i pluća
- Extrapulmonary:
- pjenušav iscjedak iz usta,
- otitis,
- oslabljen motilitet crijeva,
- poremećaj cirkulacije,
- poremećaj koagulacije (DIC),
- krvarenje kože i sluzokože (hemoragijski sindrom),
- neuhranjenost i probava,
- encefalitis
- meningitis
- sepsa,
- poremećaji metabolizma (acidoza, smanjeni nivo kalcijuma, natrijuma, kalijuma u organizmu, šećer u krvi, povećani nivo bilirubina),
- sclerama - zbijanje kože i potkožnog tkiva,
- adrenalna insuficijencija,
- oslabljen vid i sluh (nakon pretrpljene pneumonije, preporučuje se praćenje rada ovih organa),
Komplikacije upale pluća kod novorođenčadi odnose se na čitav organizam u cjelini i svaki organ i sistem odvojeno.
Djeca koja su imala upalu pluća imaju mnogo veću osjetljivost na bronhopulmonalne bolesti. Na tkivu pluća ili bronhija mogu ostati adhezije i ožiljci koji se zovu alektaze. Govoreći o posljedicama po zdravlje djeteta, potrebno je spomenuti povećani rizik od razvoja anemije i rahitisa kod nedonoščadi koje su imale ranu upalu pluća kod djece.
One uključuju:
- Zarazne bolesti trudnice, zapaljenske bolesti urinarno-genitalnog sistema i crijeva.
- Groznica kod žena u porođaju.
- Prisutnost horioamniome kod trudnice (upala gornjeg sloja endometrija ili fetalnih membrana), cercevitis (upala grlića materice), endometritis (upala sluznice materice), itd.
- Intrauterina hipoksija (kisikovo gladovanje) fetusa i rezultirajuća mekonijalna aspiracija (prodiranje amnionske tečnosti u respiratorni trakt djeteta).
- Asfiksija fetusa (kisikovog gladovanja, gušenja) tokom poroda.
- Poremećaji centralnog nervnog sistema fetusa.
- Sindrom respiratornih poremećaja kod djeteta.
- Prematuritet Kod duboko preuranjenih beba (sa telesnom težinom do 1500 g), čak i virusi varičela-zoster i entero-virusi mogu izazvati urođenu pneumoniju.
Simptomi kongenitalne pneumonije

Ovisi o metodi infekcije i vrsti patogenih mikroorganizama koliko će trajati do pojave znakova bolesti.
U većini slučajeva bolest se manifestuje u roku od 3-6 dana nakon rođenja.
U nekim slučajevima ovaj period je 7 dana (kada je zaražen mikoplazmama) i 3-6 tjedana (sa klamidijskom upalom pluća).
Kod novorođenčadi sa intrauterinskom upalom pluća, prvi znaci bolesti obično se primećuju odmah nakon rođenja:
- Asfiksija (za uklanjanje djeteta iz stanja gušenja, potrebne su mjere reanimacije),
- nedostatak plača ili slabog plača kod novorođenčeta,
- problemi sa disanjem (slabo ili teško disanje),
- suha koža (moguće s hemoragičnim osipima),
- uvećana jetra
- vlažne hljebove u plućima prilikom slušanja (pištanje može biti odsutno u početnoj fazi, ako upalni proces ne dopušta da pluća dišu),
- letargija, apatija djeteta, slabost, nedostatak refleksa ili prekomjerna razdražljivost,
- poremećaj srčanog ritma
- česta regurgitacija ili povraćanje kod deteta, dijareja, nedostatak apetita, gubitak težine,
- bledilo kože i sluzokože, ponekad čak i sa plavičastom nijansom,
- oticanje nogu,
- značajno povećanje telesne temperature - do 40 ° C ili niske temperature - 35 ° C (pojam novorođenčadi je sklon groznici, kod nedonoščadi, obično je smanjen kod upale pluća).

Dijagnoza se postavlja na osnovu pregleda i analiza, jer su simptomi kongenitalne pneumonije slični slici drugih bolesti:
- sindrom respiratornog distresa
- mekonijalna aspiracija,
- pneumotoraks,
- razvojne patologije organa pluća ili prsnog koša.
Kada je slika uobičajena, liječenje ovih bolesti je drugačije.
Za dijagnozu se pregledava krv i vrši se rendgensko ispitivanje.
Testovi krvi pokazuju abnormalan broj leukocita i povećanje broja neutrofila, što ukazuje na prisustvo infektivnog procesa.
Radiografija ispituje promene u plućima, jednu ili obe, u zavisnosti od toga da li beba ima jednostranu ili dvostranu pneumoniju.
Tokom boravka u bolnici se prati zdravstveno stanje novorođenčeta. Nakon otpuštanja iz porodilišta, pedijatar mora mjesec dana posjetiti dijete.
Liječenje kongenitalne pneumonije

U pravilu, kada se postavi dijagnoza "kongenitalne pneumonije" dijete se smjesti u bolnicu i liječi bez majke.
Bebe se čuvaju u haubi i obezbeđuju ovlaženi kiseonik.
U svakom slučaju, propisani su antibiotici.
Bolest se smatra teškom, u hitnim slučajevima (srčani ili respiratorni zastoj) provode se mjere reanimacije.
Liječenje novorođenčadi provodi se u kompleksu:
- Detoksikacija tela. Uklanjanje toksina, normalizacija vodeno-elektrolitne i kiselinsko-bazne ravnoteže.
- Eliminacija srčane insuficijencije.
- Izbjegavanje intravaskularne koagulacije.
- Blokada periferne cirkulacije krvi da bi se normalizovala i smanjila neželjena aktivnost moždanih područja koja su uključena u patološki proces.
- Lečenje pneumonije per se.
Lečenje se nastavlja sve dok je neophodno da stanje novorođenčeta postane stabilno sa pozitivnom dinamikom.
Akutna faza bolesti obično traje oko dvije sedmice.
Nakon toga stanje se stabilizira, a efekti respiratorne insuficijencije počinju da opadaju.
Dijete mora normalizirati vitalne procese - disanje, srčanu aktivnost, temperaturu.
Mora početi stalno da dobija na težini.
Osim toga, testovi bi trebali biti normalni, a rendgenski snimak organa u prsima trebao bi ukazivati na to da je upalni proces prestao.
Ukupno vrijeme tretmana je oko mjesec dana. Na mnogo načina, prognoza zavisi od pravovremene dijagnoze i imuniteta bebe. Nedonoščad je posebno ranjiva.
Što je neonatalna upala pluća
Pneumonija novorođenčadi (pneumonija) je infektivna bolest plućnog tkiva kod djece u prvih 28 dana života sa karakterističnim simptomima intoksikacije i promjena u respiratornim organima.
 Kada se upale pluća, alveole se pune tajnom i prestaju da funkcionišu.
Kada se upale pluća, alveole se pune tajnom i prestaju da funkcionišu.
U riziku su:
- nedonoščad (rođena na gestacijskoj dobi manje od 38 tjedana),
- djeca s intrauterinom retardacijom rasta (tjelesna težina manja od 2500 g),
- djeca rođena carskim rezom.
Pored toga, brojni faktori značajno povećavaju vjerovatnoću razvoja bolesti kod djeteta, na primjer
- fetalna hipoksija (kisikova gladovanje). Nastaje kao rezultat nedostatka kiseonika u krvi majke, placentne insuficijencije (nedostatak kiseonika do fetusa kroz krvne sudove posteljice),
- aspiracioni sindrom, kada tokom udisanja dio amnionske tečnosti ulazi u respiratorni sistem,
- porodne povrede
- hipoksija u porođaju - dugi bezvodni period (više od 24 sata),
- infektivne bolesti mokraćnog i respiratornog sistema majke,
- plućne malformacije (bronho-pulmonalna displazija).
Zanimljivo je da je trećina pneumonije u novorođenčadi sekundarna popratna bolest u odnosu na glavnu. Na primjer, kongenitalna pneumonija može djelovati na pozadini hemolitičke bolesti, teške traume rođenja, sepse. Takva pneumonija često određuje težinu osnovne bolesti, kao i njen ishod.
Vrste bolesti
- Kongenitalna (ili intrauterina) upala pluća. Infekcija inficira fetus u materici. Oni se dijele na transplacentalnu, kada infekcija dođe do bebe od majke kroz posteljicu. Antenatalno, kada se fetus inficira kroz amnionsku tekućinu. I intrapartum, kada je beba zaražena tokom prolaza kroz rodni kanal. Uzročnik bolesti u ovom slučaju prodire iz amnionske tečnosti ili iz zaraženog genitalnog trakta majke (genitalnog trakta).
- Postnatalna upala pluća koja se javlja nakon rođenja djeteta. Oni se dijele na bolničku (nozokomijalnu) upalu pluća, kada se infekcija javlja u porodilištu ili neonatalnom odeljenju za patologiju i van bolnice, kada novorođenče ulovi bolest nakon otpusta iz porodilišta.
Pored toga, vrsta patogene pneumonije može se podijeliti na bakterijske, virusne i gljivične.
Simptomi bolesti
U kliničkoj manifestaciji upale pluća kod novorođenčadi postoji nekoliko grupa simptoma:
- Sindrom intoksikacije - nastaje kao posljedica otrovanja dječjeg tijela otrovima virusa ili bakterija. Nervni i imuni sistemi su primarno pogođeni. To se manifestuje u slabosti djeteta, odbijanju jesti, pospanosti, bljedilu ili tuposti kože. Takođe mogu biti česte regurgitacije ili napadi prolaznog respiratornog zastoja (apneja).
- Povrede respiratornog sistema - javljaju se kao posljedica oštećenja plućnog tkiva i kao rezultat toga nedostatka kisika. Pojavljuje se u povećanju disanja, učešću u činu disanja pomoćnih mišića (kontrakcija interkostalnih prostora, oticanje krila nosa). Disanje kod novorođenčeta postaje oplakivanje, bučno, ponekad se čuje hripanje iz daljine. Koža oko usana i na ekstremitetima dobija plavičastu nijansu, što je znak kisikovog gladovanja.
- Kršenja kardiovaskularnog sistema se manifestuju u obliku tahikardije (povećan broj otkucaja srca), nižeg krvnog pritiska, edema.
- Povrede nervnog sistema - povećana razdražljivost deteta, anksioznost, regurgitacija, smanjen mišićni tonus.
- Manifestacije drugih organa i sistema - povećanje jetre i slezine, rana žutica (žutilo kože prije 3 dana života djeteta).
Simptomi upale pluća kod novorođenčadi - galerija fotografija
Važno je znati da je povećanje telesne temperature kod novorođenčadi sa upalom pluća izborni znak. Hipotermija se može javiti kod djece tokom prvog dana života (tjelesna temperatura je ispod 36 stupnjeva). Ovo ukazuje na smanjenu imunološku reaktivnost i tešku intoksikaciju.
Staphylococcus aureus je najčešći uzrok upale pluća u medicinskim ustanovama. Specifičnost stafilokokne pneumonije je snažan sindrom intoksikacije (tjelesna temperatura iznad 38,5 ° C, respiratorni poremećaji). Dete brzo razvija respiratornu insuficijenciju.
Staphylococcus uništava plućno tkivo, rezultirajući šupljinama i bikovima ispunjenim gnojem. Upalni proces se često seli u susedna tkiva, a razvija se upala pluća. Stafilokokna pneumonija komplicirana apscesom ili upala pluća je često uzrok smrti novorođenčadi.
Specifičnosti kongenitalne pneumonije kod beba:
- Kliničke i radiološke manifestacije bolesti javljaju se u prvih 72 sata života djeteta.
- Izvor infekcije je majka - ona ima istu patogenu floru kao i beba.
- Dete često ima infektivne žarišta u organima u blizini pluća.
- Karakteristično je povećanje jetre i slezine od prvog dana života bebe.
- U placenti nakon rođenja nađene su upalne promjene.
Osobitosti pneumonije kod nedonoščadi
- Početak bolesti sa nespecifičnim znacima je loše sisanje, povećana razdražljivost deteta, bledilo ili cijanoza kože, smanjenje telesne temperature, poremećaj spavanja, gubitak telesne težine ili povećanje edema.
- Kasna manifestacija respiratornih poremećaja (1-2 tjedna starosti).
- Češće komplikacije upale pluća nego kod novorođenčadi.
- Pjenasti iscjedak iz usta. Pojavljuje se kao rezultat zagušenja u plućima.
- Nedonoščad ima veću verovatnoću da će razviti trovanje krvi zbog upale pluća.
Pneumocista je najčešći uzročnik upale pluća kod nedonoščadi. Tok te upale pluća traje 4–8 tjedana i podijeljen je u nekoliko faza:
- Početne manifestacije (prva 1-2 tjedna bolesti). Karakterizirani su nespecifičnim simptomima u obliku sporog sisa, slabog debljanja, povećanog disanja za vrijeme kupanja, sisanja. Ponekad dolazi do blagog kašlja, labave stolice (dijareja).
- Visina bolesti (2-4 tjedna bolesti). Ispoljava otežano disanje (povećan broj udisaja do 80-140 u minuti), paroksizmalni kašalj, diskoloracija kože (plava, siva). Tjelesna temperatura rijetko raste.
- Stupanj resorpcije (reparacija) karakteriše sporo nestajanje kratkog daha, kašlja, znakova intoksikacije.
Školski videozapisi dr. Komarovskog o upali pluća kod djece
Tretman novorođenčadi se nastavlja sve do ublažavanja akutnog perioda bolesti (oko 2 sedmice). Tokom resorpcije pneumonije, koristi se potporna i restorativna terapija.
Liječenje pneumonije u novorođenčadi provodi se samo u bolnici pod strogim nadzorom neonatologa!
Glavni aspekti u lečenju pneumonije kod novorođenčadi su:
- Zaštitni režim. Održavanje optimalne temperature i vlažnosti vazduha (+ 24 ... + 26 ° C u odeljenju sa vlažnošću od 60–70%). Kod prevremeno rođenih beba težine do 1,5 kg, temperatura u inkubatoru se održava na + 34 ... + 36 ° C. Pregrijavanje je nepoželjno, kao i hipotermija. Zahtijeva redovito prozračivanje prostora. Ne preporučuje se povlačenje beba i ograničavanje njihovog kretanja, potrebno je često mijenjati položaj tijela tijekom dana.
- Hranjenje Ako je dijete u teškom stanju ili u dubokoj prijevremenosti, hrani se sondom ili metodom kapanja. Da biste to učinili, koristite majčino mlijeko ili prilagođene smjese.Sa poboljšanjem stanja i formiranjem refleksa sisa, dijete se hrani kašikom ili dojkom. U ozbiljnom stanju, cijela potrebna količina hrane koju dijete ne može apsorbirati, dakle između hranjenja, ubrizgava se tekućinom (glukoza, oralna) kroz sondu ili pipetu.
- Kisikoterapija je uvođenje zagrejanog i ovlaženog kiseonika kroz masku, kateter, u spoj.
- Antibakterijska terapija - u zavisnosti od patogena i vrste pneumonije.
- Imunokorjektivna terapija - uvođenje imunoglobulina, krvne plazme.
- Liječenje kardiovaskularne insuficijencije - korištenje srčanih glikozida zbog životnih razloga, diuretici.
- U slučaju opstruktivnog sindroma (bronhospazma), koriste se bronhodilatatori (npr. Alupent).
- Sanacija gornjeg respiratornog trakta - uklanjanje sluzi pomoću električne pumpe.
- Vibraciona masaža - glađenje, lagano tapkanje, kompresija grudi sa strana.

 učešće pomoćnih mišića u činu disanja, što se manifestuje inhibicijom jugularne jame i interkostalnog prostora,
učešće pomoćnih mišića u činu disanja, što se manifestuje inhibicijom jugularne jame i interkostalnog prostora, povreda rođenja, obično spinalna sa oštećenjem gornjih prsnih segmenata i vratne kičme,
povreda rođenja, obično spinalna sa oštećenjem gornjih prsnih segmenata i vratne kičme, infektivne i upalne bolesti probavnog, respiratornog ili urinarnog sistema trudnice,
infektivne i upalne bolesti probavnog, respiratornog ili urinarnog sistema trudnice, Intrauterina upala pluća se javlja odmah nakon rođenja
Intrauterina upala pluća se javlja odmah nakon rođenja Terapija kiseonikom može se izvesti pomoću šatora za kisik.
Terapija kiseonikom može se izvesti pomoću šatora za kisik. Pneumotoraks - nakupljanje vazduha ili gasova između grudnog zida i pluća
Pneumotoraks - nakupljanje vazduha ili gasova između grudnog zida i pluća

