
Intravenska terapija je jedna od najčešće korišćenih metoda za liječenje proširenih vena. Procjenjuje se da prevalencija proširenih vena u svijetu varira od 20% do 40%. Liječenje proširenih vena može se grubo podijeliti u četiri kategorije: kompresivna terapija, kirurško liječenje, skleroterapija i endovenska toplinska ablacija.
Hirurško ligiranje (sa ili bez stripping-a) je standardni tretman za insuficijenciju velikih i malih safena više od 100 godina. U posljednjoj deceniji, endovenska toplinska ablacija (EVTA) postala je najčešće korištena terapija za subkutane proširene vene. Ova metoda je radikalno promijenila liječenje proširenih vena. EVTA uključuje:
Prednost EVTA je što je minimalno invazivna i može se lako izvoditi pod lokalnom tumescentnom anestezijom, bez potrebe za spinalnom ili opštom anestezijom. Stopa recidiva nakon EVTA je manja nego nakon klasične operacije.
Šta je radiofrekventna ablacija (RFA)?
Radiofrekventna ablacija je minimalno invazivna tehnika koja se koristi za tretiranje velike vene safene u butini i male vene safene u zadnjem delu potkolenice. RFA se može koristiti i za druge vene, kao što su prednje femoralne i perforirajuće vene.
RFA je bitno bipolarna dijatermija. Dijatermija - indeksacija toplote iz radio talasa, a bipolarnost je da električna struja ne prolazi kroz tijelo, već samo kroz kateter. Kada se električna struja prođe kroz bipolarni kateter, toplota se stvara unutar vene i postiže se temperatura od 120 °. Toplina uništava venu. Tumescentna anestezija se koristi za olakšavanje procesa.
Postoji dominantan RFA uređaj - VNUS ClosureFast, ali ove godine u Rusiji, Phlebology klinika inovativnog vaskularnog centra uvela je potpuno novi uređaj, F Care Systems, razvijen u Belgiji, i najnapredniju radiofrekventnu tehniku.
Šta je endovenska laserska ablacija (EVLA)?
Intravenski laserski tretman je minimalno invazivna tehnika i sastoji se od kauterizacije zahvaćene vene laserskim vlaknom. Postoji najmanje 5 vrsta lasera koji imaju svoje pristalice i protivnike. Razlika u aparatu leži u varijaciji talasne dužine laserske svetlosti. Malo je dokaza koji podržavaju jedan ili drugi laser. Trenutno postoje laseri sa talasnom dužinom od 810, 940, 980, 1320 i 1470nm. Najrašireniji uređaji marke EVLT ™.
Kako se izvode RFA i EVLA?
Ove metode su veoma slične, ali postoje neke manje razlike.
Prvi dio postupka uključuje umetanje katetera (tanke cijevi) u vene - kateterizaciju. To se obično radi ultrazvukom. Provodnik se prolazi kroz venu kroz kanilu i igla se uklanja. Onda pustite kateter kroz vodič. Čim se kateter postavi u željeni položaj, vodič se uklanja. Ova metoda je poznata kao Seldinger-ova metoda i najčešći je način dobivanja pristupa mnogim strukturama u tijelu.
RF kateter / laserski laserski laser se zatim prenosi u vene. Kod obe metode važno je da se zahvaćena vena odvoji od okolnih tkiva. To se postiže uvođenjem tumescentne anestezije u perienozni prostor. Stvara zaštitnu "spojku" oko vene. Anestezija će obaviti nekoliko zadataka.Prvo, anestezija. Drugo, obe metode zagrevaju vene, ali u isto vreme toplota mora delovati bez oštećenja tkiva koje okružuju vene. Opasna anestezija štiti okolno tkivo od oštećenja toplotom.
Da li su EVLA i RFA jednako uspješni?
Hirurška intervencija ostaje zlatni standard, ali moderne minimalno invazivne metode postepeno zauzimaju vodeće pozicije. Tokom randomiziranog ispitivanja provedenog u Danskoj, rezultati su uspoređeni u grupi od 500 pacijenata. Upoređene su hirurgija, EVLA, RFA i skleroterapija pjene. Najviša stopa komplikacija bila je kod pacijenata koji su bili podvrgnuti skleroterapiji (16%), a najniža u grupi sa RFA (4,8%). Pored toga, prosječni post-interventni bolni rezultati bili su najviši u EVLA grupi, a najniži u RFA grupi.
Trenutno, efikasnost ovih procedura u dugoročnom periodu je nepoznata. Postoje razumni dokazi da je radiofrekventna ablacija, posebno sa novim tehnologijama ClosureFast, efikasnija od EVLA. Često se oba postupka kombiniraju s drugim metodama. Vidljive vene mogu biti uklonjene kroz sitne rezove (flebektomija). Kombinovanje RFA i EVL sa flebektomijom smanjuje potrebu za dodatnim procedurama i značajno poboljšava kvalitet života i težinu venske bolesti (Carradice, 2009).
Koje su moguće komplikacije RFA i EVLA?
Ne postoji tretman za proširene vene, koji će vas osigurati od mogućnosti razvoja novih proširenih vena, jer se glavna tendencija razvoja bolesti ne može ukloniti.
Oštećenja živaca - ako se procedura izvodi pravilno, onda je ova komplikacija vrlo rijetka, u području gdje je oštećen živac, javlja se trnce ili utrnulost.
Paljenje kože ili okolnih tkiva - javlja se ako se koristi velika anestezija, ako se procedura pravilno izvodi, malo je vjerojatno.
Duboka venska tromboza.
Kod 1-2 osobe od 100, vene nisu potpuno uništene nakon RFA. Postupak se može ponoviti ako je potrebno.
Sve navedene komplikacije su prisutne iu otvorenoj operaciji, a možda iu nešto većoj mjeri.
Indikacije za operaciju
Glavne indikacije za ablaciju radiofrekventnog katetera su poremećaji ritma tipa tahikardije ili tahiaritmije. One uključuju:
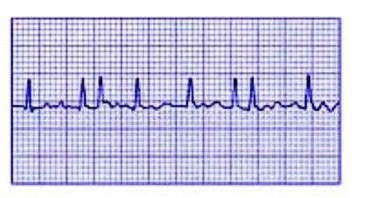
Atrijalna fibrilacija je poremećaj ritma u kojem se atrijalna mišićna vlakna ugovaraju pojedinačno, izolovano jedan od drugog, a ne sinhrono, kao u normalnom ritmu. Ovo stvara mehanizam za cirkulaciju pulsa, a pojavljuje se i patološki fokus ekscitacije u atrijima. Ova ekscitacija se proteže do ventrikula, koji takođe često počinju da se kontrahuju, što uzrokuje pogoršanje opšteg stanja pacijenta. Brzina srca u isto vrijeme dostiže 100 - 150 otkucaja u minuti, ponekad više.
Kontraindikacije
Uprkos dostupnosti i niskoj invazivnosti metode, ona ima svoje kontraindikacije. Tako se metoda RFA ne može primijeniti ako pacijent ima sljedeće bolesti:
- Akutni infarkt miokarda,
- Akutni moždani udar
- Groznica i akutne zarazne bolesti,
- Eksacerbacija hroničnih bolesti (bronhijalna astma, dekompenzacija šećerne bolesti, pogoršanje čira na želucu i dr.),
- Anemija,
- Teška bubrežna i hepatička insuficijencija.
Priprema za proceduru
Hospitalizacija u bolnici, gdje će se provoditi ablacija, provodi se planski. Da bi se to postiglo, pacijenta treba maksimalno pregledati u klinici na mjestu boravka od strane prisutnog aritmologa, a on također mora dobiti konzultacije s kardiološkim kirurgom.

Lista pregleda prije operacije uključuje:
- Opći testovi krvi i urina,
- Analiza sistema koagulacije krvi - INR, protrombinsko vrijeme, protrombinski indeks, APTT, vrijeme koagulacije krvi (VSC),
- Ultrazvuk srca (ehokardioskopija),
- EKG, i, ako je potrebno, praćenje Holter EKG (procjena srčane frekvencije na EKG-u dnevno)
- CPEFI - transezofagealna elektrofiziološka istraživanja - mogu biti neophodna ako liječnik treba preciznije odrediti lokalizaciju izvora patološkog uzbuđenja, kao i ako se ne bilježi EKG ritam, iako pacijent još uvijek ima pritužbe na početak lupanja srca.
- Pacijenti sa miokardijalnom ishemijom mogu se pokazati da se podvrgavaju koronarnoj angiografiji (CAG) prije operacije,
- Eliminacija žarišta hronične infekcije - konsultacija stomatologa i ORL doktora, kao i urologa za muškarce i ginekologa za žene - kao i prije operacije,
- Testiranje krvi na HIV, virusni hepatitis i sifilis.
Nakon što je pacijent zakazan za operaciju, treba ga hospitalizirati u bolnici dva do tri dana prije zakazanog datuma. Dan pre operacije treba da odbijete uzimanje antiaritmika ili drugih lekova koji mogu da utiču na srčani ritam, ali samo u dogovoru sa lekarom.
Uoči operacije uveče, pacijent može priuštiti laganu večeru, ali ujutro ne bi trebalo biti doručka.
Važno je da pacijent zadrži pozitivan stav, jer uspeh intervencije i postoperativni period u velikoj meri zavisi od psihološke situacije oko pacijenta.
Kako se izvodi operacija za aritmije?
Pre nego što se pacijent odvede na rendgensku hirurgiju, pregleda ga anesteziolog kako bi utvrdio moguće kontraindikacije za anesteziju. Anestezija se kombinuje, tj. Sedativi se intravenski ubrizgavaju u pacijenta, a lokalni anestetik se ubrizgava u kožu na mestu umetanja katetera. Najčešće se bira femoralna arterija ili vena u području prepona.
Slijedeće je uvodenje provodnika (Introducer), koji je tanak sonda sa minijaturnim senzorom na kraju. Svaka faza se prati koristeći najnoviju rendgensku opremu, sve dok se sonda ne instalira u jedan ili drugi dio srca, ovisno o tome dolazi li aritmija - u atrijumu ili u ventrikulu.

Sledeći korak nakon pristupanja srcu “iznutra” je da se utvrdi tačna lokalizacija dodatnog izvora ekscitacije srčanog mišića. "Oko", takvo mesto, naravno, nemoguće je utvrditi, posebno zato što su vlakna najmanji deo mišićnog tkiva. U ovom slučaju, endo EFI dolazi u pomoć doktoru - endovaskularnom (intravaskularnom) elektrofiziološkom istraživanju.
EFI se izvodi na sledeći način - kroz uvodnike koji su već ugrađeni u lumen vodeće arterije ili vene, elektroda iz posebne opreme je umetnuta, a srčani mišić stimulisan fiziološkim strujnim pražnjenjem. Ako ovo stimulirano područje srčanog tkiva provodi pulseve u normalnom režimu, onda nema značajnog povećanja srčane frekvencije. To znači da nije potrebno spaliti ovo područje.
Zatim elektroda stimuliše sledeće oblasti sve dok se na EKG-u ne dobije abnormalni impuls iz srčanog mišića. Takva lokacija je željena i zahtijeva ablaciju (uništenje). Upravo u vezi sa traženjem željenog mjesta tkiva trajanje operacije može varirati od jedne do pola do šest sati.
Nakon zahvata, lekar očekuje 10-20 minuta, a ako EKG nastavi da registruje normalan srčani ritam, uklonite kateter i nanesite aseptični zavoj na mjesto uboda (punkcija) kože.

Nakon toga, pacijent mora da poštuje strogi ostatak kreveta tokom dana, a nakon nekoliko dana može biti otpušten iz bolnice koja se kasnije posmatra u klinici u mjestu prebivališta.
Moguće komplikacije
Operacija ablacije je manje traumatična, tako da se komplikacije mogu pojaviti u izuzetno rijetkim slučajevima (manje od 1%). Međutim, slijedeći nepovoljni uslovi nakon operacije su zabilježeni:
- Infektivno-inflamatorno - supuracija kože na mestu uboda, infektivni endokarditis (upala unutrašnje šupljine srca),
- Tromboembolijske komplikacije - stvaranje krvnih ugrušaka usled traume vaskularnog zida i njihovog širenja kroz krvne sudove unutrašnjih organa,
- Poremećaji srčanog ritma
- Perforacija arterija i zidova srca kateterom i sondom.
Troškovi rada RFA
Trenutno je operacija dostupna u svakom velikom gradu koji ima kardiološke klinike opremljene kardiokirurškom jedinicom i potrebnim instrumentima.
Cena operacije varira od 30 hiljada rubalja (RFA sa atrijalnom fibrilacijom i atrijalnom tahikardijom) do 140 hiljada rubalja (RFA sa ventrikularnim tahikardijama) u različitim klinikama. Operacija se može platiti iz saveznog ili regionalnog budžeta ako pacijent dobije kvotu u regionalnim odeljenjima Ministarstva zdravlja. Ako pacijent ne može očekivati da će dobiti kvotu za nekoliko mjeseci, on ima pravo na ovu vrstu visokotehnološke medicinske njege za plaćene usluge.
Na primjer, u Moskvi, usluge RFA pružaju se u Centru za endokirurgiju i litotripsiju, u Volinskoj bolnici, na Institutu za kirurgiju nazvanu po. Vishnevsky, Istraživački institut SP njih. Sklifosovski, kao iu drugim klinikama.
U Sankt Peterburgu se slične operacije obavljaju na Vojnomedicinskoj akademiji. Kirov, u FIZI njima. Almazov, u SPGMU njima. Pavlov, na klinici. Petra Velikog, u Regionalnom kardiološkom stacionaru iu drugim medicinskim ustanovama grada.
Način života i prognoza nakon operacije
Način života nakon operacije treba da bude u skladu sa sljedećim principima:
- Racionalna ishrana. Zbog činjenice da je glavni uzrok srčanih aritmija koronarna bolest srca, treba težiti preventivnim mjerama koje smanjuju nivo "štetnog" holesterola u krvnoj plazmi i sprečavaju njegovo taloženje na zidovima krvnih sudova koji hrane srčani mišić. Najvažniji od ovih događaja je smanjenje potrošnje životinjskih masti, proizvoda brze hrane, pržene i slane hrane. Zrno, mahunarke, biljna ulja, nemasno meso i perad, mliječni proizvodi su dobrodošli.
- Adekvatna fizička aktivnost. Izvođenje lagane gimnastike, hodanje i lagano trčanje dobro je za zdravlje srca i krvnih sudova, ali treba početi nekoliko tjedana nakon operacije i to samo uz dopuštenje liječnika.
- Odbijanje loših navika.Naučnici su odavno dokazali da pušenje i alkohol ne samo da oštećuju zid krvnih sudova i srce iznutra, već mogu imati i direktan aritmogeni efekat, odnosno izazvati paroksizmalne tahiaritmije. Dakle, prestanak pušenja i odbacivanje jakih alkoholnih pića u velikim količinama je sprečavanje poremećaja ritma.
U zaključku, treba napomenuti - uprkos činjenici da je RFA hirurška intervencija u tijelu, rizik od komplikacija je relativno mali, ali koristi od operacije su nesumnjive - većina pacijenata, sudeći prema pregledima, prestaje da doživljava neugodne simptome i manje su izloženi riziku od vaskularnih nesreća povezanih sa paroksizmalne tahiaritmije.
Fizička osnova metode RFA
Izraz "ablacija" potiče od latinskog. ablatio i ukazuje na proces isparavanja supstance sa površine čvrstog materijala pod uticajem zračenja i protočne struje vrelog gasa.

Kateterska ablacija srca sastoji se od korišćenja izmjenične struje radiofrekvencijske energije u rasponu od 300 do 750 kHz. Pod njenim uticajem je uništavanje određenih delova srca. Resurs za to je standardni električni generator koji proizvodi nemoduliranu bipolarnu struju određene frekvencije. Energija deluje između aktivnog kraja katetera koji se dovodi do željene tačke miokarda i vanjske adhezivne elektrode koja se nalazi na lijevoj strani grudi ili donjeg dijela leđa. Do uništenja tkiva dolazi spaljivanjem. Dakle, nekrotično područje gubi sposobnost generiranja impulsa.
Indikacije i kontraindikacije
Radiofrekventna ablacija katetera se koristi u slučajevima kada pacijent nije u stanju ili ne želi da uzima antiaritmičke lijekove duže vrijeme, ili terapija lijekovima ne donosi pozitivan učinak. Indikacije - poremećaj srčanog ritma:
- monomorfna ventrikularna tahikardija (stabilna i epizodična),
- atrijalna fibrilacija i lepršanje sa visokom stopom kontrakcije,
- ventrikularni prerano otkucaji,
- sinoatrijska i AV-čvorna recipročna tahikardija,
- atrijalna ektopija,
- Wolff-Parkinson-White sindrom (ERW).
Metoda je što je moguće sigurnija, sa malim brojem apsolutnih kontraindikacija. One uključuju:
- teška bubrežna insuficijencija
- poremećaji elektrolita,
- poremećaji krvarenja,
- visok krvni pritisak
- značajno sužavanje otvora mitralnog ventila,
- preosjetljivost na kontrastno sredstvo,
- akutne zarazne bolesti i visoka telesna temperatura,
- prvih dana akutnog infarkta miokarda,
- dekompenzacija srčane insuficijencije.
Ablacija u slučaju aritmogene displazije desne klijetke i dilatirane kardiomiopatije smatra se neefikasnom.
Međutim, svako stanje je individualno, a liječnik donosi odluku o prikladnosti, omjeru koristi i štetnosti zahvata, pažljivo proučavajući povijest i rezultate pregleda pacijenta.
Tehnika postupka
Radiofrekventna ablacija srca omogućava obaveznu elektrofiziološku studiju (EFI). Izrađuje se u radnim uslovima specijalizovanog centra ili opremljenog kardiološkog dispanzera. Intervencija ne zahteva anesteziju, jer je procedura minimalno invazivna i ne predviđa rezove ili bolne senzacije. Pacijent je pod sedativima, tretiraju se neophodni delovi tela. Zatim se kroz kožu probije femoralna, subklavijska ili jugularna vena. Ponekad koriste femoralnu ili radijalnu arteriju. Vodič i kateter su umetnuti u takvoj dužini da dostignu traženu srčanu komoru. Nakon udara elektrode na pravo mjesto i spajanja na poseban uređaj, daju se električna pražnjenja koja stimuliraju intrakardijalne signale. Računar procenjuje i prikazuje odgovor srca stimulusu. Tako, lekar prepoznaje žarišta ektopične ekscitacije (područja miokarda koja izazivaju aritmiju ili tahikardiju). Tokom EFI, pacijent oseća neugodne trnce, lupanje srca, smrzavanje ili somerske napade. Međutim, ne brinite, jer je to odgovor na stimulaciju.
Kada se pronađe problem fokus, izvodi se ablacija radio frekvencije. Na zahvaćeno područje utječe protok energije visoke frekvencije. Zatim ponovite EFI da biste procenili efikasnost tretmana. Ako je rezultat pozitivan, operacija je završena, pacijent se prebacuje u odjel za daljnje promatranje.
Kako operacija ide, pogledajte video ispod.
Komplikacije nakon izvođenja
Kao i kod bilo koje intervencije u organizmu, postoperativni period i dugoročni efekti karakterišu brojne komplikacije.Uglavnom su uzrokovane povredama susjednih organa i tkiva.
Razmotrite neke od njih:
- Termalno oštećenje phrenic živca, koji je anatomski smješten u blizini gornje šuplje vene i desne gornje plućne vene. Asimptomatski je, međutim, neki ljudi mogu imati kratak dah, kašalj.
- Oštećenje vagusnog nerva dovodi do osjećaja punoće u želucu, nadutosti, mogućeg poremećaja gastrointestinalnog motiliteta.
- Oštećenje jednjaka, formiranje fistula pokazuje bol prilikom gutanja, groznicu, upalne promjene u krvi.
- Povrede integriteta krvnih sudova (hematomi, arteriovenske fistule, pseudoaneurizme, krvarenje).
- Perikardni izljev i srčana tamponada su životno opasni uslovi (potencijalni rizik od bilo kakvih operacija).
- Hipervolemija plućne cirkulacije. U bolesnika sa srčanom insuficijencijom i niskom kontraktilnošću miokarda, hipervolemija pokazuje znakove stagnacije: kratkog daha, neproduktivnog kašlja, ubrzanog srčanog ritma.
- Stenoza plućnih vena. Prvi znakovi se pojavljuju nakon šest mjeseci, što dovodi u zabludu liječnike. Postoji kratak dah, kašalj, hemoptiza, česta upala pluća.
- Tromboembolija usled formiranja intrakardijalnog tromba.
- Smrt Letalni ishod se dešava izuzetno rijetko, ali je moguće kod teškog somatskog stanja pacijenta.
Oporavak nakon intervencije
Rehabilitacija nakon RFA srca počinje odmah kada se pacijent prebaci u generalni odjel. Prvih šest do osam sati je posteljina, ne možete saviti nogu, gdje se arterija koristi za umetanje elektrode. Na mestu punkcije nametnite zavoj za pritisak. Ove mere imaju za cilj sprečavanje razvoja modrice na butini. Voda i umjereni unos laganih obroka dozvoljeni su narednog dana nakon zahvata.
Ponekad dolazi do ponovnog sloma ritma, što se ne može smatrati neefikasnošću operacije. Srce treba da se oporavi, zahvaćena područja zacijele. Da bi se održao ispravan ritam u ranom postoperativnom periodu, propisuju se antiaritmici. U bolnici počinju da primaju antikoagulantne lekove kako bi sprečili stvaranje krvnih ugrušaka.
Nakon iscjedka rehabilitacija se nastavlja kod kuće. Prvih nekoliko dana, preporučuje se da se pobrinete za prehladu, a ne da se bavite sportom, da se odmorite više.
Tri mjeseca kasnije, procjenjuje se rezultat RFA i određuju se daljnje taktike. Lekar poništava antiaritmije, antikoagulante (ako je indicirano, terapija se produžava do godinu dana ili više). U budućnosti nema ograničenja, osoba se vraća na posao i svakodnevni život.
RF Ablation Recenzije
Pregledi kauterizacije srca u aritmijama su uglavnom pozitivni i kod kardiologa i kod pacijenata, što potvrđuje efikasnost metode. Međutim, oni pamte: RFA je pogodan samo za određene patologije poremećaja ritma, a to je ključ uspjeha njegove implementacije. Većina postupaka završava pozitivnim rezultatom i značajno povećava trajanje i kvalitet života pacijenta.
Život nakon ablacije
Nakon ablacije zahvaćenih lezija ili usta plućnih vena, preporučuje se pridržavanje sljedećih principa:
- Uravnotežena dijeta sa izuzetkom trans masti, smanjuje potrošnju zasićenih masnih kiselina. Većina dijeta se sastoji od voća i povrća, a ne od mesnih proizvoda. Solu ograničite na kašičicu dnevno.
- Alkohol u razumnim granicama. Nije potrebno potpuno odbijanje alkoholnih pića, dopušteno je 20 g alkohola dnevno za muškarce i 10 g za žene.
- Prestanak pušenja. Nikotin sužava krvne sudove, što uzrokuje povećanje pritiska, kisikovog izgladnjivanja miokarda i ishemije.
- Kofein deluje kao dim cigarete.
- Redovna fizička aktivnost. Pozitivno na kardiovaskularni sistem utiče trčanje, plivanje, hodanje, vožnja bicikla.Poželjno je napraviti predrasudu na kardio, a ne na energetska opterećenja.
- Kontrola krvnog pritiska i srodnih bolesti.
Ako pratite zdrav način života, dolazi do potpunog oporavka organizma, smanjuje se rizik ponovnog prekida ritma, poboljšava se prognoza za brzi oporavak i aktivna dugovječnost.
Kateter ablacija srca koristeći radiofrekvencijsku energiju široko se koristi u modernoj aritmologiji. Operacija omogućava visoku efikasnost u tretmanu ventrikularnih i atrijalnih poremećaja, minimalne smrtnosti. Pacijentu nije potrebna dugotrajna rehabilitacija, nakon nekoliko dana njegovo zdravstveno stanje se vraća u normalu, vraća se u uobičajene aktivnosti. Jedini nedostatak procedure je visoka cijena i nedostupnost nekih pacijenata.
Kako se provodi RFO: detalji
RF provodnik se ubaci u zahvaćenu venu nakon uboda kože. Nadzire postupak ultrazvukom. Oko vene se stvara „vodeno pero“ anestetikom. Takođe ograničava venu iz tkiva koje ga okružuju. RF generator zatim prenosi talase na kateter. Kao rezultat aktivnog zračenja javlja se promjena u molekulima proteina vene. Jedno uključivanje generatora omogućava obradu oko 7 centimetara venskog suda. Kako dirigent napreduje, ostatak vene je uhvaćen.

Proces obrade je automatski: uređaj, fokusirajući se na temperaturu unutar posude, regulira protok energije u venu. Sam uređaj određuje trajanje akcije. Potpuno zatvaranje zidova broda dužine oko 45 cm vrši se za 5 minuta. Nakon završetka manipulacije, mjesto ubrizgavanja se tretira otopinom za dezinfekciju, zapečaćenom, a zatim se na nogu stavi bolničko skladište. To je to!
Kome je prikazan RFO?
Glavna indikacija za uništenje krvnih sudova donjih ekstremiteta su proširene vene. Naravno, ova tehnika nije jedino oružje protiv bolesti. Postoje konzervativne metode, skleroterapija i operacija flebektomije. Ali Najbliža konkurentska tehnika je endovazalna laserska obliteracija.
Šta je EVLO?
Metoda laserske koagulacije veoma je slična RFO: probušena je i oštećena venska posuda, zatim je u nju umetnuto i fiksirano tanko lasersko vlakno. Snaga laserskog zraka je strogo dozirana. Manipulacija se kontrolira ultrazvukom.

Nekada se smatralo da je venska posuda oštećena zbog ključanja krvi. Ali sada se ispostavilo da su novi detalji: pored ključanja i oštećenja vene pod uticajem kolagena visoke temperature kolaps zidne strukture posude. Postoji "sinterovanje" vene iznutra. Postupak je prilično siguran i brz. Da, a pacijent uopšte ne boli: sprovodi se efikasna anestezija.
Šta je dobro za EVLO?
- Koža je lakše povrijeđena: ostala je mala ubod igle.
- Nema potrebe za hospitalizacijom.
- Sve manipulacije se odvijaju pod lokalnom anestezijom. Čovek je svestan.
- Odsustvo anestezije ne izaziva skokove krvnog pritiska, što povoljno utiče na srčanu aktivnost pacijenta.
- Vodeni laser čini manipulaciju potpuno bezbolnom.
- Vrlo mali postotak nuspojava.
Bez sumnje, endovazalna laserska obliteracija u bezbednosti je bolja od hirurških tehnika. Na kraju EVLO, pacijent stavlja posebnu kompresivnu čarapu, zbog koje se hematomi brže rastavljaju i tretira se vena. Kompresione čarape nose do više od tri sedmice.
Je li sve tako dobro?
Kod izvođenja laserske koagulacije, kao i kod drugih metoda, pojavljuju se nuspojave. Ali oni su oskudni i podložni konzervativnom efektu.
- Hematomas
- Paravasal burns
- Tromboflebitis na području tretirane vene,
- Phlebitis tributaries.
Ovi problemi se rješavaju nakon primjene antikoagulantne terapije, povećane kompresije i imenovanja heparinske masti.
Postavite RFO u liječenje proširenih vena
Ovo pitanje je, iako pravovremeno, veoma dvosmisleno. Svake godine razvijaju se intravaskularne metode i čine ih savršenijim, pojavljuju se novi podaci. Zato Ne postoje opšte prihvaćeni standardi za uklanjanje proširenih vena, među njima nema ni „vođe“.

Klasična metoda - flebektomija - je glavni tretman za proširene vene tokom 100 godina. Ipak, neželjeni efekti operacije (kozmetičke, dugotrajne rehabilitacije) prisiljavaju liječnike da se sve više odlučuju za minimalno invazivne intervencije. Međutim, još uvijek postoji ekonomska komponenta - trošak. Flebektomija se izvodi prema CHI sistemu, a intravaskularne intervencije su veoma skupo zadovoljstvo.. Na primer, kod laserske koagulacije i radiofrekventne obliteracije vena, cena može biti nedostupna za mnoge kategorije pacijenata, posebno za penzionere.
Uprkos visokom bezbednosnom i vrlo malom periodu rehabilitacije, metoda laserske koagulacije nije uvek pokazana pacijentima. Radiofrekventna obliteracija vena donjih ekstremiteta premašuje EVLO u nekim pokazateljima. RFO se koristi za lezije vena safena (velike i male).
Kada je RFO zabranjen?
- Donji udovi su pogođeni aterosklerozom,
- Žena je trudna ili doji,
- Prenesena tromboza,
- Akutna tromboza,
- U području uboda, bolesti se opažaju na koži (upalne ili infektivne),
- Poteškoće u primjeni kompresijskog donjeg rublja (na primjer, u slučaju pretilosti),
- Teška zakrivljenost vena.
Priprema za RFO
Budući da se RFO smatra relativno sigurnim načinom liječenja proširenih vena, za njegovu provedbu nije potrebna posebna priprema. Ipak, potrebno je ultrazvučno dupleksno skeniranje venskih žila kako bi se potvrdili dokazi. Osim toga, pacijenta treba pregledati: napraviti kalogram i EKG, izvršiti testove krvi (biokemija, hepatitis, opći, HIV, sifilis).
Također je potrebno dobiti dozvolu od terapeuta za operaciju ako nema odgovarajućih kontraindikacija. Pre procedure pacijenti sami obavljaju depilaciju i zalihu kompresionog donjeg rublja.
Često se koristi kombinovana tehnika: RFO je dopunjen skleroterapijom. Miniflebektomija vena malih pritoka zahvaćenih proširenim venama gotovo se uvek izvodi.
Rehabilitacija i vjerovatni učinci RFO
Na kraju intravaskularne intervencije, pacijent odmah stavlja kompresionu odjeću i mora hodati 40 minuta u njoj. Ova šetnja je neophodna da bi se spriječila tromboza.

Bolnička pletena odjeća se nosi kratko vrijeme: 1-2 tjedna. Napominjemo da je ovo najkraći period njegove upotrebe među svim metodama. Svakog dana pacijent mora hodati najmanje sat vremena. Lekcija je jednostavna i vrlo ugodna.
- Statičko opterećenje na nogama,
- Gimnastika, aerobik, energetska opterećenja,
- Termalne procedure (sauna, kupanje),
- Bike za vježbanje
Važno je! Nakon RFO procedure, potrebno je obratiti pažnju na svog liječnika. Nakon nekoliko dana potrebno je izvršiti ultrazvučnu angiografiju.
Kod 1-2% pacijenata mogu se javiti komplikacije u obliku duboke venske tromboze donjih ekstremiteta. Slučajevi plućne embolije opisani su u literaturi.
Kao i kod drugih metoda liječenja proširenih vena, može doći do relapsa nakon obavljanja RFO.
- Rekanalizacija vena
- Pojava ingvinalnog refluksa,
- Kršenje postupka,
- Posebna struktura krvnih sudova pacijenta
Vjerovatnoća recidiva bolesti je, kao i kod drugih metoda, oko 10%.
Prednosti RFO metode
Radiofrekventna obliteracija vena nadmašuje druge poznate metode liječenja proširenih vena u nizu indikatora:
- Speed of
- Automatski odabir utjecaja generatora snage
- Niska bol
- Nedostatak ružnih ožiljaka i rezova u nogama,
- Vrlo malo nuspojava u obliku krvarenja ili infektivnih infekcija,
- Možda kombinacija sa farmakoterapijom i skleroterapijom,
- Može se koristiti za liječenje pacijenata sa prekomjernom težinom,
- Kratak period rehabilitacije,
- Kratko korištenje donjeg rublja za kompresiju
- Mogućnost korištenja na problemskim područjima za prevenciju.
Pa šta: RFO ili laser?
 Tehnika radiofrekventne obliteracije je moderna endovazalna procedura za liječenje proširenih vena. Međutim, u SAD se koristi samo u 30% slučajeva. Laserski tretman je više nego dvostruko češći. Činjenica je da nauka ne stoji mirno, pojavljuju se novi moderni laserski uređaji. Uz njihovu pomoć, postupak se odvija sa najvećim efektom, a nakon njega gotovo da nema hematoma. Osim toga, sada promjer zahvaćene posude nije prepreka za endovensko lasersko uništenje vena. Stoga, bilo koja faza proširenih vena može se tretirati ovom metodom.
Tehnika radiofrekventne obliteracije je moderna endovazalna procedura za liječenje proširenih vena. Međutim, u SAD se koristi samo u 30% slučajeva. Laserski tretman je više nego dvostruko češći. Činjenica je da nauka ne stoji mirno, pojavljuju se novi moderni laserski uređaji. Uz njihovu pomoć, postupak se odvija sa najvećim efektom, a nakon njega gotovo da nema hematoma. Osim toga, sada promjer zahvaćene posude nije prepreka za endovensko lasersko uništenje vena. Stoga, bilo koja faza proširenih vena može se tretirati ovom metodom.
Međutim, sa laserskom tehnikom, sam doktor varira brzinu kretanja i intenzitet udara grede. "Ljudski faktor" utiče na rezultate. Da, i kompresivno rublje se duže nosi.
RFO i EVLO su najmodernije metode uticaja na bolesne vene. Brojne aplikacije od njih daju odlične rezultate. Obe metode su bezbolne. Međutim, recidivi su češće opaženi nakon RFO.
Pacijent može biti zbunjen: šta odabrati? Kada su mnogi uslovi jednaki, trošak tretmana postaje odlučujući faktor. Metoda radioterapne veiterne veiteracije košta više od laserske koagulacije. Na primer, u Rusiji, u zavisnosti od količine intervencije, ona se kreće od 40.000 do 70.000 rubalja (na jednoj nozi).
Koji način liječenja proširenih vena odabrati - odlučuje phlebologist zajedno sa pacijentom. Objektivni faktor koji utiče na ovaj izbor su indikacije za provođenje jedne ili druge metode, dobivene kao rezultat pregleda pacijenta. Ovaj pregled vam omogućava da saznate obim bolesti, stanje ventila, kao i perforaciju i duboke vene.
Ali danas, na mnogo načina, ovaj izbor je subjektivan. Zavisi od opreme klinike, od kvalifikacija, preferencija i kliničkog iskustva flebologa. A izbor klinike, lekar je uvek za pacijenta.
Intravenska laserska ablacija
Liječenje proširenih vena laserom se može obavljati u lokalnoj anesteziji na ambulantnoj osnovi. Venski pristup se dobija probijanjem iglom ili kanilom uz ultrazvučno vođenje. Nakon ulaska kroz iglu, kateter se ubacuje u venu do nivoa povezanosti sa dubokim venama sistema. Ako je vena isuviše zavojita, ima velike bočne grane ili sadrži trombotične ili sklerotične segmente, kateter može biti teško pomicati, te je potrebna briga da se izbjegne rizik od perforacije i embolije. Nakon provjere položaja katetera ultrazvukom, igla se uklanja. Zatim se kroz kateter umetne laserski laser koji koagulira proteine i na taj način zatvara oštećenu posudu. Kompresione zavoje ili medicinske čarape treba nositi tjedan dana nakon zahvata.
Snage
EVLA je idealan za linearne vene safene sa prečnikom od 5 mm ili više. Postupak se može koristiti i za uklanjanje prednjih ili stražnjih supkutanih i perforatorskih vena. Moderna tehnologija je smanjila troškove postupka. Još jedna prednost je da se količina laserske energije može podesiti. Od svih metoda toplinske ablacije, EVLA je najzastupljenija u medicinskoj literaturi. Meta-analiza upoređivanja različitih metoda za liječenje potkožnih varikoznih vena 2009. pokazala je da je laserska koagulacija imala najveću stopu uspjeha (u 93% slučajeva, nakon 5 godina promatranja).
Slabosti
Neke tehničke poteškoće mogu nastati tokom EVLA postupka, čak iu iskusnim rukama. U vrlo valovitim venama, umetanje katetera je teško i može dovesti do perforacije vena. Nuspojave EVLA obično nisu ozbiljne. Najčešće nuspojave su modrice i bol, sa ili bez zbijanja. Ostale, manje česte nuspojave su: opekotine kože (



